胆管腺纤维瘤需警惕:半数伴浸润癌且存在小胆管型肝内胆管癌常见基因变异,提示癌前属性
时间:2025-09-09 12:11:50 热度:37.1℃ 作者:网络
胆管腺纤维瘤(BAF)目前被归类为良性肝内胆管肿瘤。然而,越来越多的文献已报道伴有浸润性成分或合并胆管癌的BAF。为更好地明确这一具有挑战性的病变特征,研究者对BAF进行了系统性综述。检索PubMed、SCOPUS和Embase数据库至2025年4月,以确定所有关于BAF的研究。提取并分析临床病理、免疫组织化学(IHC)和分子数据。
文献中共发现55例BAF。大体上,BAF通常表现为混合性特征,从囊肿与实性结节交织到海绵状、无包膜病变不等。组织学上,衬覆上皮由非黏液分泌性胆管细胞组成(55/55,100%)。伴有浸润性成分的BAF占文献报道病例的52.7%(29/55)。在2个病例中,存在看似良性的管状囊性结构,但却显示出明显的浸润性成分。尽管大多数患者在切除术后存活且无病(35/43,81.4%),但有2名患者死于该病(2/43,4.6%),6名患者出现复发(6/43,14%)。在7项研究共13个病例中,分子学检查显示存在小胆管型胆管癌中常见的基因变异,包括ARID1A突变(2/13)、BAP1、PBRM1和TP53突变(各1例)以及FGFR2融合(1/13)。
综上所述,本研究结果表明,BAF常与浸润性恶性肿瘤相关。具有浸润性特征的管状囊性结构的频繁出现,使得对该病变的进一步研究具有必要性,尤其是考虑到在鉴别诊断中,从良性到恶性肿瘤,病变的范围具有挑战性。
-
BAF常与浸润性癌相关(52.7%的病例);
-
组织学上,衬覆上皮由非黏液分泌性胆管细胞组成;
-
BAF可存在小胆管型胆管癌中常见的基因组变异;
-
鉴别诊断具有挑战性,包括与其他胆管囊性病变的鉴别。
研究背景
世界卫生组织(WHO)消化系统肿瘤分类将BAF定义为一种上皮性肿瘤,其特征为具有胆管分化,并由成纤维细胞性间质支架支持(图1)。尽管自首例病例报道以来已过去30多年,但BAF在病理学家中仍未得到充分认识,因此可能存在漏诊。此外,相关文献主要由零散的病例报告组成,难以对该病变进行全面的流行病学和临床特征描述。然而,越来越多显示浸润性和/或频繁复发的病例报告,凸显了该病变的肿瘤性质,并引发了对其恶性潜能的质疑。
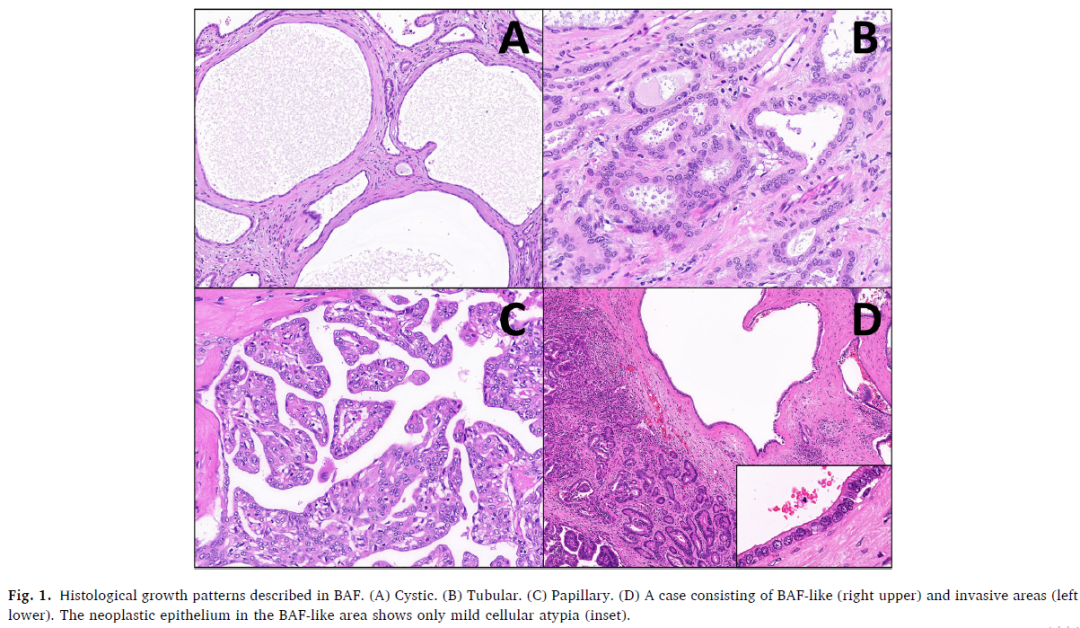
图1
需要进一步阐明的一个关键方面是该病变发生恶性转化的方式和频率。基于目前的认识,BAF的恶性成分常符合小胆管型(sd)肝内胆管癌(iCCA)的定义,这正如从肝内癌前胆管病变发生恶性转化所预期的那样。有趣的是,文献中描述的某些胆管癌类型仍缺乏全面且标准化的定义。其中一种是“管状囊性”亚型,其特征为大小不一的扩张小管,形态上类似于管状囊性肾细胞癌。尽管其细胞学表现常较温和,但已有报道其具有浸润行为,包括神经周围浸润和肝周软组织浸润。胆管癌管状囊性亚型看似良性的细胞形态,可能在鉴别诊断中带来重大挑战,特别是在与其他浸润性肿瘤(包括胆管母细胞性/实性-管状囊性胆管癌)以及非浸润性病变(尤其是BAF)的鉴别方面。值得注意的是,文献中已有报道部分肝内胆管癌管状囊性亚型病例可能起源于BAF,这凸显了这些肿瘤之间复杂且仍未被充分理解的关系。
本研究旨在对BAF的相关文献进行系统性综述,以更好地了解其组织学和分子特征,并明确其与具有囊性表现的所有胆管病变谱系的鉴别诊断。
研究结果
检索结果:
文献检索共获得94篇独特文献,经标题/摘要审查后排除14篇,剩余80篇符合全文审查条件。应用纳入和排除标准后,41篇文献被纳入本系统综述。
研究及患者特征:
临床病理数据汇总于表1、表2。文献中符合本研究标准的BAF共55例。约半数患者来自亚洲(23/55,41.8%),其次是北美和中美洲(NCA)(16/55,29.1%)、欧洲(15/55,27.3%)和非洲(1/55,1.8%)。诊断时的平均年龄为58.7岁,范围为21-83岁(标准差=15.5)。无性别优势(女性占52.7%)。约五分之一的患者因已知肝病接受随访(12/55,21.8%)。出现症状时,最常见的是腹痛(18/55,32.7%)。6例患者存在非特异性症状,如体重减轻(2/55,3.6%)、体重增加(1/55,1.8%)、发热(2/55,3.6%)和血尿(1/55,1.8%)。3例患者(5.4%)观察到与肝脏受累相关的特异性症状,包括2例黄疸和1例肝肿大。值得注意的是,2例患者(3.6%)有肝脏恶性肿瘤家族史,2例患者(3.6%)既往有非肝脏肿瘤病史。在一个特殊病例中,临床医生证实患者在CT扫描诊断前2个月无任何肝脏病变。近三分之一的患者无显著病史或症状(27.3%)。
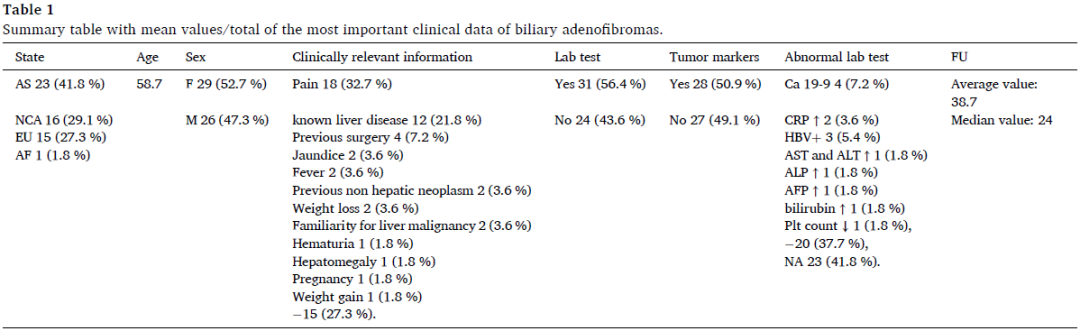
表1
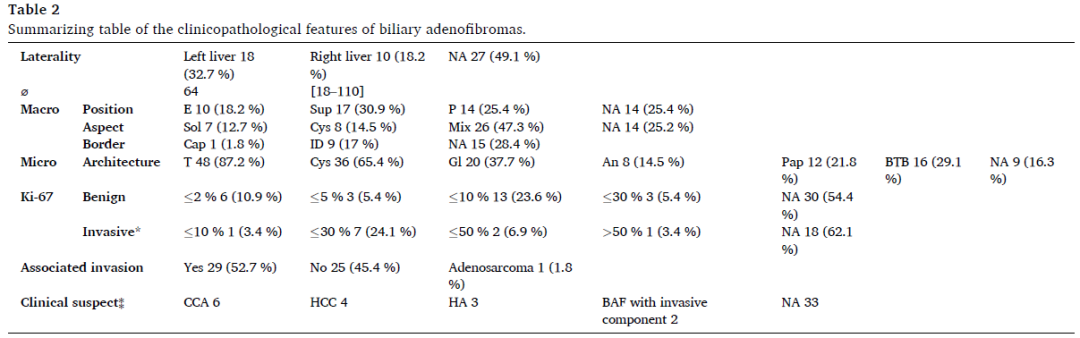
表2
31例(56.4%)患者进行了实验室检查,其中大多数(20/31,64.6%)结果在正常范围内。最常见的异常(4例,占病例总数的7.2%)是血清癌抗原(CA)19-9水平升高;2例患者血清C反应蛋白浓度升高,3例患者检查显示乙肝病毒(HBV)标志物阳性。其他报告的异常包括天冬氨酸转氨酶(AST)和丙氨酸转氨酶(ALT)水平升高(1.8%)、血小板计数降低(1.8%)、血清甲胎蛋白(AFP)水平升高(1.8%),以及胆红素和碱性磷酸酶(ALP)浓度升高(1.8%)。
平均随访时间为38.7个月(中位数:24个月,范围3-252个月)。43例患者有随访信息。尽管大多数患者存活且无病(35/43,81.4%),但6例(6/43,14%)患者在手术切除后出现肿瘤复发。此外,另有2例患者(2/43,4.6%)因该病变的直接后果死亡。
约半数病例(27/55,49.1%)未提供肿瘤位置信息。其余28例中,18例(占总数的32.7%)累及左肝,10例(18.2%)累及右肝。外科医生常选择楔形切除或两个肝段切除(20例,36.3%)。其中3例切缘阳性,且其中2例分别在12个月和14个月内复发。BAF的平均大小为64mm,范围为15mm至250mm;评估病变与Glisson面的位置关系时,病例在三类中分布均匀:10例为外生性(18.2%),17例为表浅性(30.9%),14例为深部(25.4%);14例未报告位置(25.4%)。
大体上,约半数病例(26/55,47.3%)的BAF表现为混合性特征,从包裹在纤维间质中的囊肿到实性病变不等;7例(12.7%)作者报告为纯实性表现,另有8例(14.5%)为完全囊性表现。大多数病例中,BAF与病灶周围肝脏的界面被描述为界限清楚但无明显包膜(29/55,52.7%),其中18例在显微镜下显示有浸润性成分(17例合并胆管癌,1例为腺肉瘤)。另一方面,9例BAF的边缘被描述为界限不清,其中8例实际上有浸润性成分或合并胆管癌。
显微镜下,描述BAF结构最常用的形容词是“管状”(48/55,87.2%),其次(有时同时)是“囊性”(36/55,65.4%)、“腺状”(20/55,36.4%)、“腺泡状”(8/55,14.5%)和“乳头状”(12/55,21.8%)。对衬覆上皮最常见的描述包括:非黏液分泌性的柱状至扁平上皮(100%的病例),具有圆形细胞核,嗜酸性至双嗜性细胞质。23例(41.8%)描述有顶泌特征和/或存在具有鞋钉样外观的“顶端小突”;13例(23.6%)报告存在钙化,4例(7.2%)提到上皮管腔内有胆汁样物质。16例BAF(29.1%)表现为“背靠背”的腺体外观,且所有这些病例均报告存在浸润性成分。具有浸润性成分的病例共29例。
不到半数的病例(n=25,45.5%)中,作者检测了BAF的增殖率,通常Ki-67值<10%(88%的受检病例)。在大多数具有浸润性成分的BAF中,Ki-67值>10%(90%的受检病例),其中1例超过50%。
大多数病例(62.3%)未描述临床和放射学数据;有报告的病例中,术前诊断包括胆管癌、肝细胞癌、囊腺癌、可能具有浸润性成分的BAF,以及更笼统的“疑似恶性肿瘤”或“转移瘤”。
关于病灶外/邻近肝脏的信息有限。3例同时存在其他肿瘤(分别为肝细胞癌、胆囊癌和黏液性囊腺瘤),作者报告5例患者肝实质无明显异常,1例有脂肪变性,1例有结节状再生性增生,5例有肝炎,3例有不同程度的纤维化,2例有明显肝硬化。
检测时,细胞角蛋白(CK)7(26/26)、CK19(21/21)、CKAE1-AE3(8/8)、EMA/MUC1(13/13)和CA19-9(7/7)均呈阳性;CK20通常为阴性(7/10,70%)。17例通过免疫组织化学评估了p53的表达,每例均显示正常/非病理性表达模式。
文献中BAF的分子数据如表3所示。在7篇文献的13个不同病例中,作者进行了不同类型的分子检测:Masetto等人通过使用DNA靶向panel的NGS,报告3个不同病例存在致病性变异,1例存在IDH2、ARID1A和BAP1突变,1例存在ARID1A和PBRM1突变,另1例存在FGFR2::MCU融合。值得注意的是,作者分别评估了非浸润性成分和浸润性成分,证明它们之间存在明确的分子关联。Alshbib等人通过DNA-NGS检测到CCND1基因扩增和NRAS突变。此外,Sturm等人通过基于DNA的NGS报告2例不同患者存在TP53和KIT基因的意义未明变异。Arnason等人通过PCR和aCGH检测的4例未发现突变,但其中3例检测到多个染色体增减。Thompson等人评估的病例存在CDKN2A突变。Varnholt等人通过FISH评估22号染色体未检测到异常,而Parada等人通过核型分析描述其BAF中22号染色体完全缺失。
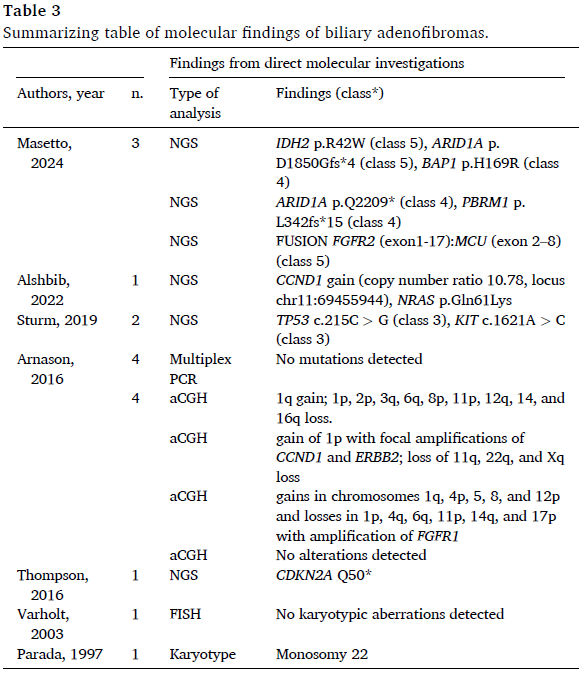
表3
讨 论
尽管对BAF的首次描述可追溯至30多年前,但对该病变仍缺乏完整且明确的阐述。WHO消化系统肿瘤分类已认可BAF的肿瘤性质,但其恶性转化的方式和频率仍知之甚少。基于系统性综述的研究方法是描述当前对BAF认知的最佳工具之一,同时也能突出对患者诊断和临床管理具有重要影响的方面。
在流行病学方面,BAF在亚洲的发病率似乎略高,不过未来的研究应评估在胆管癌发病率较高的地区是否更易发现BAF。BAF相关症状模糊且无特异性。出现症状时,最常见的是腹痛。血清实验室检查的主要发现是超过三分之一患者的检查结果在正常范围内。值得注意的是,13%的患者在手术切除后各项指标恢复正常。
BAF的大体描述可变性较大,既有实囊性表现的病例,也有呈蜂窝状或“气泡膜”样表现的病变。浸润性成分常与明确的恶性病变相关。
显微镜下,胆管腺纤维瘤常被描述为“管状”(48/55,87.2%)、“囊性”(36/55,65.4%)和“腺状”(20/55,37.7%),五分之一的病例(12/55)中可见(假)乳头状成分。BAF的胆管衬覆腔隙大小和形态差异很大,包括大微囊肿,以及扁平、吻合的结构,其锯齿状轮廓类似于冯·梅恩堡复合体(vMC,也称为胆管错构瘤)。偶尔可见密集排列的腺体和纤维血管轴心构成的复杂结构,让人联想到导管内管状乳头状肿瘤。细胞学上,上皮成分由单一层形态一致的柱状至扁平细胞组成。从未观察到胞质黏液空泡,但常可见类似纤毛或顶端小突的顶质突起。细胞异型性表现为核增大、核仁明显,此时可见胞质嗜酸性增强。在大多数病例中,胆管上皮的浸润模式与常规小胆管型肝内胆管癌(sd iCCA)相似,表现为小的有角度的小管,通常为高分化或中分化。据报道(16/55,29.1%),“背靠背”的腺体外观总是与浸润性成分或合并的胆管癌相关。值得注意的是,一些作者报道存在囊性扩张的小管,其细胞学表现看似良性,却具有意外的浸润性,神经周围浸润的存在明确证实了这一点。即使仍属于浸润性胆管癌的范畴,一些作者建议为这种现象赋予特定名称,如“管状囊性癌”,以强调其与非浸润性BAF的区别。在BAF中,识别浸润性成分的两个关键是神经周围浸润和血管浸润,甚至包括肝静脉等大血管的浸润。
关于潜在的鉴别诊断,一些作者认为BAF应与vMC和胆管腺瘤(BA)一同考虑,因为它们都在不同量的纤维间质中存在胆管上皮结构。然而,vMC和BA是显微镜下的病变,而BAF通常被认为是肉眼可见的病变。同时,应认识到BAF中常出现囊性扩张,但这一特征在vMC中也可见到,BAF中经常可见vMC那样的锯齿状轮廓的吻合导管。值得注意的是,作为胆管腺瘤组织学特征的多个小胆管,在vMC和BAF中都可发现。BA和vMC被认为本质上纯粹是错构瘤,由于其推测的病因,它们被归类于导管板畸形的范畴。然而,一些作者指出,这些病变在婴儿中罕见,而在成人中多见,这意味着存在干预因素。例如,在一些导管板畸形病例(如BAF)中发现血管异常,这提示可能存在反应性病因。有趣的是,具有导管板畸形样模式的肝内胆管癌(iCCA)可表现出类似vMC的吻合迂曲腺体,但在这一谱系中常包含囊性扩张的腺体。在这种复杂情况下,BAF的真正病因仍有待阐明,但错构瘤起源的说法存在争议,因为即使在没有浸润性成分的情况下,BAF也存在分子变异。总体而言,BAF代表了一类非常异质的病变,但它与浸润性成分和sd iCCA的潜在关联提示,至少应将其视为肿瘤前体病变,这对临床实践具有直接意义。若不沿着这些方向进行进一步研究,许多其他有趣的思考都将停留在推测阶段。
总体而言,文献中报道的对BAF的不同分子分析显示,大多数病变(11/13,84%)存在基因变异。这些发现支持了BAF具有肿瘤性质的假设,至少在部分病变中是如此。此外,BAF与其匹配的浸润性成分中存在相同的基因变异,这支持了将BAF视为可能进展为浸润性癌甚至早期恶性肿瘤的前体病变的理论。它们的分子研究提供了更多信息:与BAF相关的胆管癌存在基因突变和重排,涉及sd iCCA中通常发生变异的基因,包括TP53、IDH2、染色质重塑因子ARID1A和BAP1、FGFR2以及ERBB2。最近的一项相关研究证实了ARID1A变异的富集。值得注意的是,IDH2突变和FGFR2融合是当前精准肿瘤学方法中的可靶向变异。基于此处强调的这些分子变异,在临床实践中诊断BAF后,潜在的指征是使用NGS来检测此类变异。它们的实际发生率,特别是FGFR2融合的发生率,可能被低估,因为文献中没有研究应用基于RNA的NGS panel来分析BAF,而这是检测基因重排的金标准方法。需要沿着这一方向进行进一步研究,尤其要关注胆管癌的管状囊性亚型,这可能让人联想到具有导管畸形模式亚型的胆管癌的情况,后者的真正性质正是通过广泛的分子研究才得以明确。
除了胆管标志物的表达外,文献中对BAF的免疫组织化学特征描述有限。在临床实践中,可能会遇到具有非特异性实囊性组织学表现的广泛胆管病变谱系,在极少数特定病例中,一些免疫组织化学标志物可能有助于鉴别诊断。在这方面,Argani等人最近的一项研究巧妙地重新审视了这一具有挑战性背景下的诊断流程。特别是,作者确认了1例先前被归类为伴有相关胆管癌的BAF的胆管母细胞性胆管癌。组织学上,BAF和胆管母细胞性胆管癌有一些显著的相似之处,包括大的管状囊性区域,偶尔夹杂着细胞更密集的区域。胆管母细胞性胆管癌(也称为“胆管癌的实性-管状囊性亚型”)的诊断具有挑战性,其诊断基于不同的标准,包括神经内分泌标志物和/或抑制素-α的免疫组织化学表达,以及NIPBL::NACC1基因融合的存在。正如作者所强调的,在最初诊断时,文献中尚未提及胆管母细胞性胆管癌,且其免疫组织化学和分子特征也不为人知,导致病理学家只能依赖BAF的一般定义。尽管相似的名称可能暗示BAF中发现的管状囊性浸润模式与“胆管癌的实性-管状囊性亚型”之间存在联系,但迄今为止收集的证据表明,它们是不同的实体,需要进一步的特异性评估。本研究强调了胆管病变囊性相关形态谱系的复杂性,表明迫切需要进一步研究以增进对该主题的认识。将形态学与免疫组织化学和分子谱分析相结合,可能是实现对具有囊性表现的胆管病变更具体定义和分类的决定性步骤。
尽管本研究使用了无发表时间和语言限制的系统性文献综述方法,但仍存在一些局限性。所有关于临床、病理和分子特征特定发生率的百分比和计算都是基于所有已发表的病变得出的;然而,普通人群中BAF的实际发病率和患病率在很大程度上是未知的,且很可能被低估,至少对于良性病变而言是如此。此外,研究者在BAF中发现的高恶性频率可能部分归因于本系统性综述纳入了具有BAF样区域的胆管癌病例,这可能导致相关偏倚。另一个局限性是,系统性综述受到大多数信息分散在个别报告中的影响;大体、组织学、免疫组织化学和分子描述的可重复性较差,限制了以合理精度得出结论的可靠性。
总之,BAF是一种高度异质的实体,其生物学行为和分类标准仍不明确,有待进一步阐明。尽管多项发现支持BAF的肿瘤性质,但其恶性进展的方式和频率仍是一个谜团。在这一复杂实体被充分阐明之前,在诊断过程中识别出BAF和BAF样特征时,应建议对病变进行广泛甚至完整的取样,并需排除浸润性成分的存在。
参考文献:
Mattiolo, Paola et al. “Biliary adenofibroma and cholangiocarcinoma: neighbors or relatives? A systematic and critical review.” Human pathology, 105872. 12 Jul. 2025, doi:10.1016/j.humpath.2025.105872


