Nature:儿童湿疹与母亲怀孕期间的压力有关
时间:2025-08-29 12:13:17 热度:37.1℃ 作者:网络
早发性儿童湿疹是一种常见的儿科过敏性疾病,多于出生后早期在皮肤屈侧等易受机械摩擦与约束的部位迅速发病。流行病学研究表明,产前应激(PS)——即孕妇在妊娠期间反复暴露于高强度情绪压力等负面情境——与子代湿疹发病风险升高显著相关。然而,二者之间确切的致病性生物学机制迄今尚未阐明。
皮肤稳态的维持依赖于神经-免疫-皮肤轴的精细调控。胎儿期是免疫系统发育的关键窗口期,易受母体内外环境因素的深远影响。母体下丘脑-垂体-肾上腺轴(HPA轴)在应激状态下发生功能波动,其释放的糖皮质激素等介质可透过胎盘屏障,直接或间接影响胎儿免疫系统的编程与皮肤屏障的早期发育。其中,肥大细胞作为皮肤中关键的先天免疫效应细胞,在过敏性炎症反应中起核心驱动作用;同时,皮肤中的感觉神经元负责机械与瘙痒信号的传入,其功能异常亦被广泛认为参与湿疹的发生与发展。
因此,产前应激可能通过母-胎HPA轴交互作用,干扰胎儿神经免疫系统的正常发育,进而导致皮肤局部肥大细胞活化增强与感觉神经敏感性升高,最终增加早发性湿疹的易感性。这一假说为揭示产前心理社会因素与儿童过敏性疾病之间的生物学桥梁提供了重要的研究方向。

本研究旨在明确产前应激与早发性儿童湿疹的因果关系,揭示其潜在的生物学机制。具体包括:验证产前应激是否通过干扰胎儿期神经免疫回路分子调控诱发湿疹;阐明母体HPA轴波动(主要体现为皮质酮浓度变化)对胎儿皮肤肥大细胞及皮肤投射神经元功能的影响;评估靶向调控母体皮质酮水平或敲除特定肥大细胞亚群对产后湿疹发生的干预效果,最终建立早发性湿疹产前起源的新模型。
产前应激诱发后代湿疹样病变
应激组后代小鼠(3周龄和8周龄)在稳态下TEWL显著升高,血清中IL-7、CXCL9、IL-5、IL-9等细胞因子浓度增加,皮肤屏障功能受损且存在2型免疫反应倾向;经温和机械刺激后,应激组后代快速出现湿疹样病变,表皮厚度显著增加,皮肤中角质形成细胞炎症标志物角蛋白6表达升高,且呈现1型、2型、调节型及17型免疫反应混合炎症特征,与儿童湿疹临床特征一致,但无全身2型炎症表现,且该表型具有年龄依赖性,24周龄应激组后代仅出现短暂皮肤干燥,无湿疹样病变,表皮厚度正常。
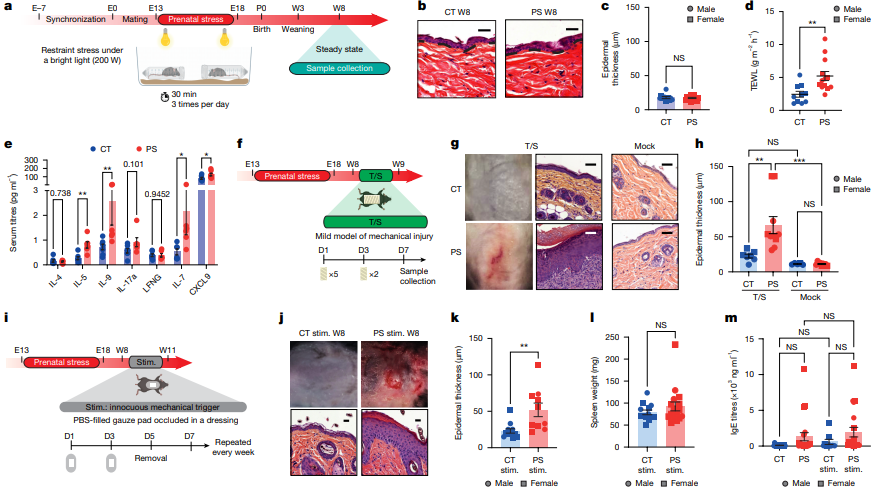
图:轻微的机械刺激即可诱发产前应激子代皮肤炎症的发生
产前应激干扰感觉神经功能
行为学实验显示,8周龄应激组后代在三种机械敏感性测试中均表现出显著高敏感性;DRG神经元bulkRNA测序发现300多个差异表达基因,富集于代谢与能量调控、神经元发育分化、轴突导向等通路,其中肽能(PEP)伤害性感受器相关基因(如Tac1、Trpv1、Calca)下调,非肽能神经元(如MrgprD、plexin-C1)和c-LTMRs(如Th、Cacna1h、P2ry1)相关基因上调;共聚焦显微镜观察发现应激组后代皮肤中Tubβ3+(泛神经元标志物)、Tubβ3+TH+(主要为c-LTMRs)、Tubβ3+IB4+(非肽能神经元)纤维密度显著增加,但感觉神经元缺失(如Nav1.8-cre;Dta小鼠)或交感神经消融(6-羟基多巴胺处理)不影响湿疹样炎症发生,提示神经异常主要参与感觉不适而非炎症启动。
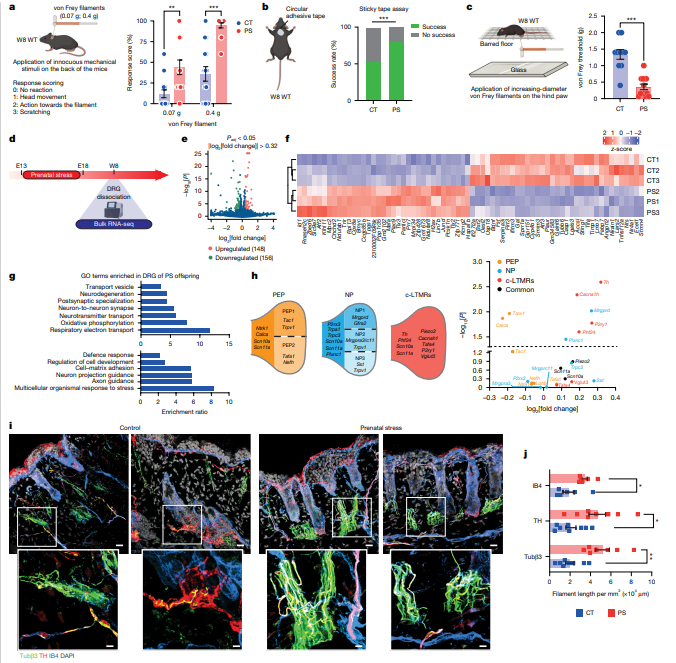
图:生命早期应激通过干扰参与皮肤机械感知的感觉神经元,增强子代成年后的机械敏感性
产前应激调控胎儿肥大细胞编程
scRNA-seq分析显示,8周龄应激组后代皮肤肥大细胞存在530个差异表达基因,涉及颗粒形成/转运(如Vamp8、Sdc4、Rac1)、细胞活化/代谢(如ApoE、S100a6、Atp5e)及神经肽受体(如Ramp1)相关通路,且应激组肥大细胞在稳态下即高度脱颗粒;胚胎期18.5天(E18.5)应激胎儿皮肤肥大细胞已呈现高脱颗粒状态,转录组分析发现1284个差异表达基因,富集于糖皮质激素信号、颗粒形成及神经元突触可塑性相关通路,且主要受影响的是卵黄囊来源肥大细胞;肥大细胞缺陷小鼠可完全抵抗产前应激诱导的湿疹样病变,24周龄应激组后代皮肤肥大细胞转录组及表观遗传状态恢复正常,与湿疹表型自然缓解一致。
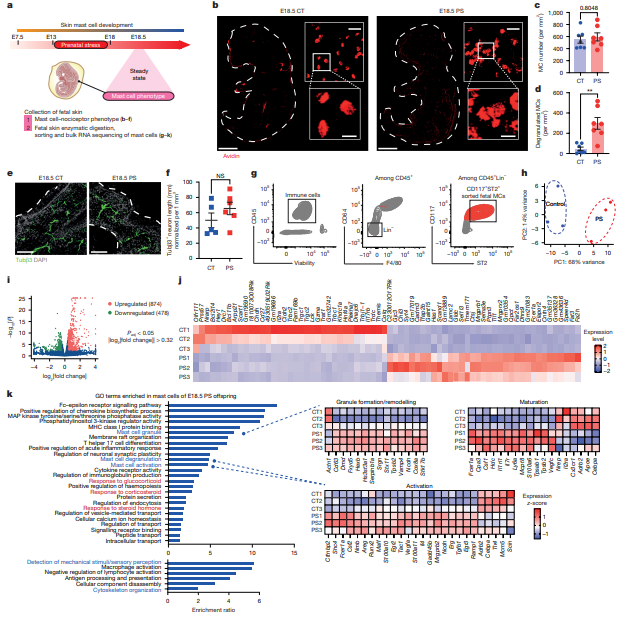
图:胎儿期暴露于应激后,肥大细胞在子宫内已出现功能紊乱,并表现出过度活化的表型
母体皮质酮介导湿疹发生
应激母鼠血清及羊水皮质酮浓度显著升高,但胎儿血清皮质酮无明显变化;胎儿皮肤肥大细胞高表达糖皮质激素受体Nr3c1,体外实验显示皮质酮或应激母鼠羊水可直接诱导胎儿肥大细胞脱颗粒;注射甲吡酮normalize应激母鼠皮质酮水平后,其后代湿疹样病变显著减轻,胎儿及成年后皮肤肥大细胞异常活化被抑制,羊水诱导胎儿肥大细胞脱颗粒的能力消失;AdKOv2小鼠(高皮质酮血症)皮肤肥大细胞呈现与应激组类似的高脱颗粒状态,进一步验证皮质酮的关键作用;人类队列中,过敏性孕妇在孕6-10周血清皮质醇水平显著高于非过敏性孕妇,分娩时两组皮质醇水平趋于一致,提示人类中糖皮质激素与过敏易感性存在关联。
综上,本研究首次明确了产前应激通过母体HPA轴波动诱发早发性儿童湿疹的因果关系及分子机制,提出新模型:孕期应激激活母体HPA轴,导致羊水皮质酮浓度升高,皮质酮通过作用于胎儿皮肤中表达Nr3c1的肥大细胞,干扰其转录组与表观遗传编程,使其呈现异常活化状态,同时影响皮肤投射感觉神经元(非肽能神经元和c-LTMRs)的转录组与形态,导致机械敏感性增加。出生后,在温和机械摩擦(如屈侧部位持续湿摩擦)刺激下,异常活化的肥大细胞驱动湿疹样炎症发生,而随着卵黄囊来源肥大细胞的自然更新(约24周),湿疹表型可自然缓解。
该研究不仅填补了产前应激与早发性湿疹之间生物学机制的空白,还为临床干预提供了新靶点,如孕期监测并调控母体糖皮质激素水平、靶向胎儿肥大细胞编程过程等,有望降低儿童湿疹及后续过敏性疾病的发病风险。
原始出处
SerhanN,AbdullahNS,GhezielN,etal.Maternalstresstriggersearly-lifeeczemathroughfetalmastcellprogramming[J].Nature,2025,https://doi.org/10.1038/s41586-025-09419-8.


