CGP指南 | 癌性疼痛中西医结合诊疗指南
时间:2025-09-02 12:10:12 热度:37.1℃ 作者:网络
癌性疼痛是指癌症患者经历的疼痛,包括慢性癌性疼痛及癌性爆发痛。研究显示,59%接受抗肿瘤治疗的患者和64%晚期肿瘤患者会发生疼痛,且发生率与肿瘤部位有关,其中胰腺癌患者疼痛发生率约为95%,晚期肺癌患者疼痛发生率约为80%。癌性疼痛与患者的生存期、生存质量相关。中医治疗能有效改善癌性疼痛及西医治疗癌性疼痛后不良反应,中西医结合诊疗有助于癌性疼痛患者提高生存质量、延长生存期。因此,癌性疼痛的诊断和规范化中西医结合治疗具有重要意义。本指南由中国医学科学院北京协和医学院肿瘤医院中医科牵头,联合中日友好医院、北京中医药大学附属东直门医院、中国中医科学院广安门医院、首都医科大学附属北京中医医院等国内22家医院的相关专家,结合国内外癌性疼痛中西医结合诊疗实践的现状,通过文献证据回顾,经广泛讨论后形成。本指南从中西医结合角度对癌性疼痛的定义、病因、诊断与评估方法及治疗方面进行归纳和总结,为癌性疼痛的诊断和中西医结合治疗方案提供决策依据,以指导临床实践。
01 定 义
癌性疼痛(cancer pain)是指癌症患者经历的疼痛,包括慢性癌性疼痛(chronic cancer pain)及癌性爆发痛(breakthrough cancer pain)。慢性癌性疼痛是指由原发癌症本身或肿瘤转移所致的疼痛,或癌症治疗引起的疼痛(慢性癌症治疗后疼痛)。癌性爆发痛是一种打破持续性和可控性慢性疼痛的爆发性剧痛发作。
02 病 因
2.1 中医学认识
中医学认为“阳化气,阴成形”,机体“化气”功能失健,体内瘤毒内蕴,气滞血瘀,脏腑经络瘀滞,积聚成块,阻碍气机,闭阻脉络,导致“不通则痛”。病久伤正,气血俱损,无法濡润脏腑,故见“不荣则痛”。《黄帝内经》中指出“经脉流行不止,还周不休。寒气入经而稽迟,泣而不行,客于脉外则血少,客于脉中则气不通,故卒然而痛,……脉泣则血虚,血虚则痛”,概括为“不通则痛,不荣则痛”的基本病机。东晋时期葛洪所著的《肘后备急方》中对癌性疼痛有如下记载:“腹中有物坚如石,痛如斫刺,昼夜啼呼,不治,百日必死”。隋代《诸病源候论》曰:“积者阴气,五脏所生,其痛不离其部,故上下有所穷己。聚者阳气,六腑所成,故无根本,上下无所留止,其痛无有长处”,指出有形之积、无形之聚所致疼痛的特点。唐朝《千金方》关于食道癌疼痛的描述:“食噎者,食无多少,惟胸中苦塞,常痛,常病不得喘息”。明朝《证治要诀》云:“痞积在胃脘,大如覆杯,痞塞不通,背痛心痛”,是对肝癌疼痛的描述,并且总结了疼痛的病机和治则:“痛则不通,通则不痛”。清代《血证论》中云:“瘀血在经络脏腑之间,则周身作痛”。
2.2 西医学认识
癌性疼痛的病因复杂,大致可归为4类:癌症直接损伤所致的疼痛、癌症相关并发症所致疼痛、肿瘤诊疗创伤及毒副作用所致疼痛、非癌症相关性合并症所致疼痛。
癌症直接损伤导致的疼痛:常见于骨转移、肿瘤压迫或浸润神经、侵犯脑膜等。癌症相关并发症所致疼痛:如长期卧床导致的压疮等。肿瘤诊疗创伤及毒副作用所致的疼痛:如放化疗导致的黏膜炎,手术创伤所导致的疼痛等。非癌症相关性合并症所致疼痛:如肿瘤患者合并关节炎、颈椎病等所致疼痛等。
诊断时应注意鉴别疼痛与肿瘤的关系,疼痛是否与肿瘤相关。凡是与恶性肿瘤相关的疼痛,均可诊断为癌性疼痛。
03 诊断与评估
3.1 诊断
国际疾病分类第十一次修订本(ICD-11)增加了慢性癌性疼痛的诊断。慢性癌性疼痛是指由原发肿瘤本身或肿瘤转移引起的疼痛。慢性癌性疼痛的发生机制包括炎症和神经病理性两种机制。慢性癌性疼痛可呈现为持续性或间歇性。慢性癌性疼痛分为4类,包括慢性内脏癌性疼痛、慢性骨性癌性疼痛、慢性神经病理性源性癌性疼痛和其他慢性癌性疼痛。慢性内脏癌性疼痛是由原发肿瘤和肿瘤转移损伤内脏器官引起,例如肝转移灶、胰腺肿瘤侵犯腹腔神经丛所致的疼痛,慢性内脏癌性疼痛通常定位不佳,可能出现牵涉痛。慢性骨性癌性疼痛是指由原发肿瘤和肿瘤转移破坏或损伤骨骼引起的慢性疼痛,是最常见的慢性癌性疼痛类型。慢性神经病理性癌性疼痛由原发肿瘤和肿瘤转移破坏或损伤外周或中枢神经系统引起的慢性疼痛,疼痛通常与受累的神经分布范围有关。恶性肿瘤治疗后的慢性疼痛,包括癌症药物治疗(全身化疗、激素治疗和生物治疗等)引起的慢性周围性神经病理性疼痛和化疗后多发神经病变、慢性放射治疗后疼痛、辐射引起的慢性痛性神经病变、慢性癌症术后疼痛。癌性爆发痛是指在患者应用镇痛药物、既往疼痛控制相对稳定的前提下,自发或在某些因素的诱发下出现的短暂疼痛突然加重。
诊断癌性疼痛时应注意鉴别疼痛与肿瘤的关系,即疼痛是否与肿瘤相关。凡是与恶性肿瘤相关的疼痛,均可诊断为癌性疼痛。癌性疼痛病史应记录疼痛性质、强度、部位、影响因素、时间特征、持续时间、疼痛过程及其他与疼痛有关的特征。
3.2 评估方法
癌症患者使用数字评分量表(NRS)评估疼痛得分大于0分,则应进行全面疼痛评估。
全面评估包括:疼痛原因、性质、程度、位置、疼痛影响(如工作、睡眠、人际交往)、止痛治疗史、疼痛加重和缓解的相关因素、心理及精神状况、肿瘤病情及全身情况。目前存在各种评估疼痛严重程度的方法和工具,如NRS、视觉模拟评分法(VAS)、简明疼痛评估量表(BPI)、语言分级评分法(VRS)及Wong-Baker面部表情疼痛量表(Wong-Baker Faces Pain Rating Scale)。
(1)NRS:用0~10分代表不同程度的疼痛,让患者自己圈出一个最能代表自身疼痛的数字。获得的0~10个数值区分3个疼痛强度水平(0分表示无痛,10分表示最严重的疼痛),其分为轻度疼痛(1~3分)、中度疼痛(4~7分)及重度疼痛(8~10分)。
(2)VAS:划一条长线(100 mm),线上无任何标记,让患者在线上最能反映自己疼痛程度的位置上划交叉线(×),依据划×位置评估患者疼痛程度。
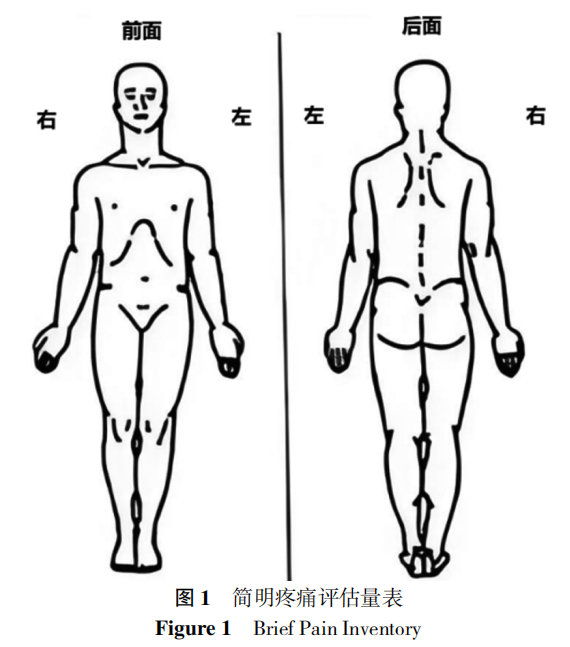
(3)BPI:用0~10分代表不同程度的疼痛,让患者自己圈出一个最能代表自身疼痛的数字,分值越大疼痛程度越高。用0~10分描述疼痛对患者的活动、情绪、娱乐、人际关系、睡眠、工作和行走的干扰,分值越大疼痛影响越严重;用图形表示相应的疼痛部位(图1)。
(4)VRS:0级为无疼痛;Ⅰ级(轻度)为有疼痛但可以忍受,不影响睡眠和生活;Ⅱ级(中度)为疼痛明显,不能忍受,需要服用镇痛药物,影响睡眠;Ⅲ级(重度)为疼痛剧烈,不能忍受,需服用药物,严重影响睡眠,可伴自主神经紊乱或被动体位。
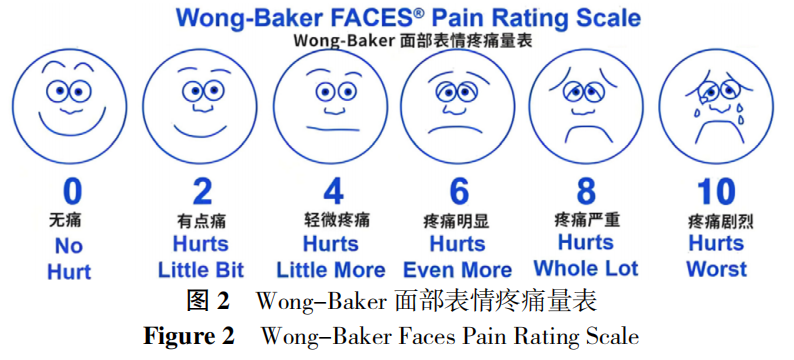
(5)Wong-Baker面部表情疼痛量表:可通过画有不同面部表情的图画评估疼痛(图2)。
推荐意见
(1)初次诊断或具备沟通理解能力的患者推荐使用VAS或NRS定期评估疼痛强度和治疗效果。(2)老年患者沟通能力有限和/或认知障碍,可通过疼痛强度评分脸谱法评估,观察与疼痛相关的行为和不适(如面部表情、肢体动作、语言或发声等)。(3)应结合考虑和评估痛苦的所有组成部分,包括社会心理因素等。
04 治 疗
4.1 治疗目标
多数肿瘤患者在疾病过程中会伴随癌性疼痛的发生。美国国立综合癌症网络(NCCN)指南提出癌性疼痛管理的5个目标,即缓解疼痛、保证日常活动、降低不良事件发生率、避免成瘾和提供社会心理支持。一旦癌性疼痛发生,西医治疗以药物干预为主,手术治疗常需要结合患者的总体身体状况及生存期考虑。明确患者的疼痛原因并给予治疗后,必须对镇痛效果及疼痛缓解程度予以评价,以便制订今后的治疗方案及用药剂量。中医治疗中提倡多种方法联合治疗,改善症状,提高生存质量。一般而言,对于中、重度疼痛,建议中西医结合治疗,以提高疗效、减少不良反应的发生。
4.2 中西医结合治疗策略
中西医结合治疗具有协同增强作用。中医治疗可以减少阿片类药物用量,减轻西药治疗产生的不良反应,增强其疗效。多项研究显示中西医结合治疗相较于单纯中医治疗或西医治疗,在临床中能更有效缓解癌性疼痛,且不良反应更小,不论是轻度、中度还是重度癌性疼痛均可使用。对于癌性疼痛初始治疗的患者,评估疼痛程度后在三阶梯止痛治疗方案的基础上可联合中医治疗,西药初始剂量可为正常药物治疗剂量的一半,控制不佳者应及时调整用药方案;对于长期癌痛患者,在三阶梯止痛治疗方案的基础上可联合中医治疗,控制较好者可逐步减少西药用量,应每天评估疼痛程度及不良反应,及时对症治疗。
推荐意见
(1)中药治疗癌性疼痛主要依据中医辨证论治原则,根据患者的不同证型进行个体化治疗。本指南确定的证型包括气郁痰凝证、热毒凝结证、阴寒凝聚证、瘀血阻滞证、气血亏虚证、脾肾阳虚证、肾虚毒瘀证,主要推荐使用方药和中成药。(2)中医外治法包括针法、灸法、穴位注射、手法按摩、耳穴压豆等,这些外治法在临床研究中显示出良好的疗效,且推荐级别较高,可作为治疗癌性疼痛的重要辅助手段。(3)西医治疗癌性疼痛的药物主要包括非甾体类抗炎药、阿片类药物和抗抑郁药、抗惊厥药等辅助用药,推荐用于临床治疗。但这些药物可能导致便秘、恶心呕吐、皮疹瘙痒、眩晕、镇静、性腺功能减退等不良反应。
4.3 西医治疗
4.3.1 药物治疗。
癌性疼痛的西医治疗中药物止痛治疗是基本方法,应遵循癌症三阶梯止痛治疗方案。即当患者疼痛评分为轻度疼痛时,采用第一阶梯止痛方案,给予非阿片类药物(如非甾体类抗炎药);当患者为中度疼痛时,采用第二阶梯止痛方案,予以弱阿片类药物联合非甾体类抗炎药治疗癌性疼痛;当患者为重度疼痛时,采用第三阶梯止痛方案,给予强阿片类药物。同时每个阶梯用药时,均可以给予辅助用药来缓解癌性疼痛。
常用止痛药包括:非甾体类抗炎药、阿片类止痛药和辅助用药三大类。
非甾体类抗炎药物对伴有炎性反应的疼痛治疗效果好,可以联合阿片类药物,增加止痛治疗的效果。常用的非甾体类抗炎药包括:阿司匹林、布洛芬、吲哚美辛、双氯芬酸钠、氯诺昔康、塞来昔布、美洛昔康、萘普生和萘丁美酮,具有剂量限制效应。
阿片类止痛药包括弱阿片类药物和强阿片类药物,是中、重度疼痛治疗的首选药物。其中弱阿片类药物以可待因、曲马多为代表,具有天花板效应。强阿片类药物以吗啡为代表,无天花板效应,但易产生耐受性。对既往从未使用过阿片类药物的患者,推荐初始滴定用药选择口服吗啡即释片,当止痛效果理想时,可考虑将短效剂型换为长效剂型。对于已使用阿片类药物效果不佳者,应重新滴定。
阿片类药物滴定:在阿片类药物治疗中,若存在镇痛疗效不足或出现不可控的药物相关不良反应时,应及时停用当前药物并换用其他阿片类制剂。阿片类药物滴定是一个迅速调整阿片类药物剂量的过程,治疗目标在于提升镇痛效能或降低药物不良反应的发生强度。
辅助用药包括抗抑郁药、抗惊厥药、糖皮质激素、N-甲基-D-天冬氨酸(NMDA)受体拮抗剂等。与止痛药合用,有助于缓解神经病理性疼痛。
推荐意见
对于轻度至中度疼痛,可将弱阿片类药物如曲马多、双氢可待因和可待因与非阿片类镇痛药联合使用(证据级别:C级;推荐强度:Ⅲ级)(证据等级和推荐强度说明扫描文章首页二维码见附录A、B)。中度至重度癌痛的首选阿片类药物是口服吗啡(证据级别:1A级;推荐强度:Ⅰ级)。既往从未使用过阿片类药物的患者,推荐初始滴定用药选择口服吗啡即释片,当止痛效果理想时,可考虑将短效剂型换为长效剂型。对于已使用阿片类药物效果不佳或出现不可接受的阿片类药物不良反应,则应考虑换一种阿片类药物(证据级别:C级;推荐强度:Ⅲ级)。
4.3.2 非药物治疗。
(1)认知干预(证据级别:1A级;推荐强度:Ⅰ级)。2024年NCCN指南中推荐使用身体、认知、心理社会和精神等疗法作为治疗癌痛药物干预的宝贵补充。包括认知行为疗法(CBT)、正念减压训练(MBSR)、认知重建、呼吸联系等,旨在增强对疼痛的控制能力。
(2)渐进性肌肉放松(证据级别:1A级;推荐强度:Ⅰ级)。渐进性肌肉放松是从前额到脚的肌肉逐一收紧和放松,包括11个肌肉群(右臂、左臂、前额、颌颈、背部和肩部、胃、大腿、右小腿、左小腿、右脚和左脚)。
每个肌肉的单个肌群进行约5 s的张力和10 s的放松,患者需同时关注肌肉放松时的感觉,配合呼吸练习。1次/d,20 min/次,持续4周。
(3)瑜伽(证据级别:1A级;推荐强度:Ⅰ级)。120 min/周,共持续8周以上。每个疗程包括轻柔的姿势(约40 min),呼吸技巧(10 min),冥想(25 min),瑜伽原理应用讲解(20 min)。由资深瑜伽老师带教,也可使用音频、视频或书籍等跟练。
4.4 爆发痛管理
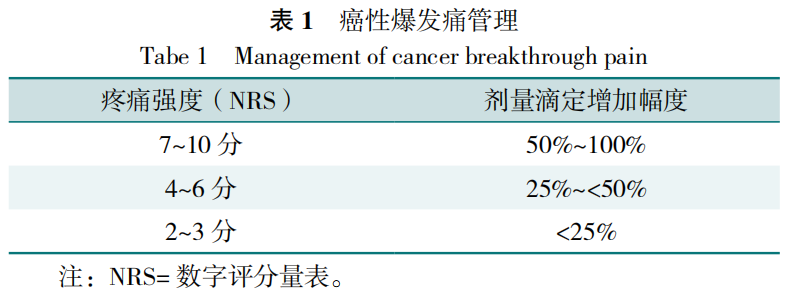
癌性爆发痛指在持续慢性疼痛的基础上,出现的疼痛程度突然加重,又称突发性疼痛。在长效止痛药治疗稳定的基础上,应备用短效剂型作为爆发痛解救量,剂量为前24 h用药占总量的10%~20%。每日解救次数>3次时,应考虑重新滴定。重新滴定时,选择口服吗啡即释片,剂量5~15 mg,1次/4 h;用药后疼痛不缓解或疗效不满意者,1 h后可参考表1进行剂量滴定增加幅度给药,并密切关注不良反应。第2天给药剂量=前24 h总固定剂量+解救量,分6次口服。
4.5 中医治疗
4.5.1 辨证论治。
证候可单独出现或相兼出现,也可随病情的发展变化而呈现动态变化的过程。8个证型依据本指南3次专家共识会议意见制订;症状表现及治法参考《中药新药临床研究指导原则:试行》、《中医临床诊疗术语 第2部分:证候》、《中医诊断学》专家组意见及相关文献制订。
4.5.1.1 气郁痰凝证。症状:肿瘤(或肿瘤治疗后)患者出现疼痛,疼痛伴有胀满,或痛处游走不定;或肌肤肿硬、麻木,局部可触及肿块,质地圆滑,推之可移;胸胁、脘腹胀闷,性情急躁或抑郁,或咳嗽咳痰,痰黏稠色白;舌质淡暗,苔白腻,脉弦滑。
治法:理气行郁,化痰止痛
推荐方药:越鞠丸加减(证据级别:3级;推荐强度:Ⅲ级)(《丹溪心法》):川芎、苍术、香附、栀子、神曲等。
4.5.1.2 热毒凝结证。症状:肿瘤(或肿瘤治疗后)患者出现疼痛,痛处灼热,疼痛持续不止而拒按,遇热加重,遇寒痛缓;发热,口干口渴,烦躁不安,干咳无痰或少痰,痰色黄,或痰中带血,甚则咯血不止,小便短赤,大便秘结;舌质红,苔黄,脉数。
治法:清热凉血,解毒止痛。
推荐方药:犀角地黄汤加减(证据级别:3级;推荐强度:Ⅲ级)(《备急千金要方》):犀角(水牛角代)、生地黄、赤芍、牡丹皮等。
推荐口服中成药:华蟾素胶囊/片/注射液(证据级别:1A级;推荐强度:Ⅰ级);中重度癌性疼痛可用复方苦参注射液(证据级别:1A级;推荐强度:Ⅰ级)。
4.5.1.3 阴寒凝聚证。症状:肿瘤(或肿瘤治疗后)患者出现疼痛,痛处固定,疼痛持续不止而拒按,遇寒加重,得温痛缓;或见局部肿块或漫肿,质地软韧,皮色紫暗;或见关节肿胀,屈伸不利;四肢不温,面色苍白,口淡不渴,小便清长,舌质暗淡,舌苔白腻,脉沉迟或弦紧。
治法:温阳散寒,通络止痛。
推荐方药:阳和汤加减(证据级别:1B级;推荐强度:Ⅱ级)(《外科证治全生集》):熟地黄、鹿角胶、炮姜炭、肉桂、麻黄、白芥子、生甘草等。
推荐外用中成药:骨痛贴(证据级别:1B级;推荐强度:Ⅱ级)组成:制附片、肉桂、仙茅、威灵仙、干姜等。临床使用中,每次使用20 g,清水/黄酒调匀成糊状后,均匀涂布于疼痛最剧烈的部位,并使用无菌纱布覆盖,1次/d。
4.5.1.4 瘀血阻滞证。症状:肿瘤(或肿瘤治疗后)患者出现疼痛,痛如针刺,痛处固定不移而拒按,常于夜间加重;或见局部肿痛、青紫;或可触及胁下或少腹肿块,固定不移,质地偏硬;面色晦暗,肢体麻木或偏瘫,或肌肤甲错,口唇、爪甲青紫;或皮下瘀斑、出血,血色紫暗或有血块;舌质紫暗或有瘀斑、瘀点,舌下静脉曲张,舌苔薄白,脉涩或结代。
治法:行气活血,化瘀止痛。
推荐方药:血府逐瘀汤加减(证据级别:1B级;推荐强度:Ⅱ级)(《医林改错》):当归、生地黄、桃仁、红花、枳壳、牛膝、川芎、柴胡、赤芍、桔梗等。
推荐口服中成药:元胡止痛颗粒/片(证据级别:1B级;推荐强度:Ⅱ级);轻、中度癌性疼痛可用天蟾胶囊(证据级别:1B级;推荐强度:Ⅱ级)。
4.5.1.5 气血亏虚证。症状:肿瘤(或肿瘤治疗后)患者出现疼痛,疼痛绵绵不休而喜按;神疲乏力,气短懒言,自汗,面色淡白或萎黄,头晕目眩,口唇、眼睑、唇甲色淡,心悸失眠,形体消瘦,肢体麻木;舌质淡,脉细或弱或虚。
治法:益气养血,扶正止痛。
推荐方药:八珍汤加减(证据级别:1B级;推荐强度:Ⅱ级)(《瑞竹堂经验方》):当归、川芎、白芍、熟地、人参、白术、茯苓、炙甘草等。
4.5.1.6 气阴亏虚证。症状:肿瘤(或肿瘤治疗后)患者出现疼痛,痛处低热,疼痛时作时止而喜按;口燥咽干,潮热盗汗,形体消瘦,神疲乏力,少气懒言,稍动则心慌、心悸、汗出,两颧潮红,五心烦热,头晕耳鸣,小便短黄,大便干结;舌红,舌苔少而干,脉细无力或虚数。
治法:益气养阴,扶正止痛。
推荐方药:生脉地黄汤加减(证据级别:3级;推荐强度:Ⅲ级)(《金鉴》):沙参、麦冬、五味子、茯苓、丹皮、泽泻、法半夏、黄芩等。
4.5.1.7 脾肾阳虚证。症状:肿瘤(或肿瘤治疗后)患者出现疼痛,疼痛轻微,绵绵不休而喜按,遇寒加重,得温痛缓;面色㿠白,畏寒肢冷;腰膝酸软,久泻不止,或五更泄泻,完谷不化,便质清冷,或全身浮肿,小便不利;舌质淡胖,舌苔白滑,脉沉迟无力。
治法:补脾益肾,温阳止痛。
推荐方药:肾气丸加减(证据级别:1A级;推荐强度:Ⅰ级)(《金匮要略》):干地黄、山药、山茱萸、泽泻、茯苓、牡丹皮、桂枝、附子等。
4.5.1.8 肾虚正亏、瘀毒凝滞证。症状:肿瘤(或肿瘤治疗后)患者出现疼痛,结节积聚疼痛不适,腰膝痠软,疲乏,眩晕耳鸣,自汗,盗汗,烦躁,失眠健忘等,舌质淡红或紫暗有瘀点,苔薄白或少苔,脉细数或沉弦。
治法:益肾扶正,化瘀散结,解毒止痛。
推荐方药:益肾骨康方加减(证据级别:1B级;推荐强度:Ⅱ级):熟地黄、半枝莲、山药、酒萸肉、白花蛇舌草、炒僵蚕、牡丹皮、茯苓、泽泻、烫骨碎补等。
推荐口服中成药:益肾袪痛颗粒(证据级别:1B级;推荐强度:Ⅱ级)。
4.5.2 中医外治法。
4.5.2.1 针法。针法具有沟通表里内外、联系脏腑经络、从整体上调节机体气血阴阳平衡的作用,已被广泛用于治疗癌性疼痛。
(1)普通针法(证据级别:1A级;推荐强度:Ⅰ级):根据疼痛所在部位或病变所属脏腑确定取穴经脉,选取相应经脉的原穴、络穴和郄穴为主穴。根据“腧穴所在,主治所及”原则辅以阿是穴进行针刺。如果疼痛部位较大,可酌情选取3~5个明显的痛点进行针刺。操作方法:根据患者病情选择适当卧位,常规消毒,根据穴位予平刺、直刺或斜刺。以平补平泻为主,得气为度,留针30 min,1次/d。
(2)电热针(证据级别:1B级;推荐强度:Ⅱ级)阴寒凝滞证:取双侧合谷穴、关元穴、气海穴,双侧足三里穴,双侧三阴交穴;气滞血瘀证:取气海、血海及太溪穴。操作方法:患者取仰卧位,常规局部皮肤消毒,电热针直刺穴位,连接电针治疗仪,给予60 mA电流,以患者自觉针下有温热、酸胀及电流传导感即得气为度,1次/d,每次持续治疗30 min。
(3)腕踝针(证据级别:1A级;推荐强度:Ⅰ级):根据疼痛部位及“上病取上、下病取下、左病取左、右病取右、区域不明取上1区”原则选穴,确定进针点和针刺方向。操作方法:常规消毒后,将针身呈30°刺入真皮下,将针体贴近皮肤表面,循纵的直线方向沿皮下进针,针刺进皮下的长度一般为35 mm,要求不出现酸、麻、胀、痛等感觉,胶布敷贴固定针柄留针。根据疼痛程度留针30 min~4 h,疼痛严重者可1次/d,连续5~7 d;轻者隔日1次,连续10 d为一疗程。
(4)揿针(证据级别:1B级;推荐强度:Ⅱ级):主穴为合谷、太冲、内关和足三里,根据病变所属相关脏腑选取背俞穴、募穴和郄穴作为配穴。操作方法:穴位及周围皮肤常规消毒,用一次性无菌揿针迅速垂直贴埋于穴位,埋针期间嘱咐患者或其家属在腧穴部位进行按压,以产生轻微酸痛感为宜,埋针时间为48 h,连续治疗14 d。
(5)电针(证据级别:1B级;推荐强度:Ⅱ级):根据“辨证取穴、循经取穴”原则取穴。操作方法:得气后接随机脉冲针疗仪,15 Hz连续波进行刺激,以患者能耐受的强度为度,留针30 min。1次/d,连续14 d。
(6)脐针(证据级别:1B级;推荐强度:Ⅱ级):依据脐针内八卦图定位,选取震位、艮位,震位位于时针9点处,艮位位于时针7点处。操作方法:选用1寸毫针,脐部常规消毒,以脐蕊为中心放射性的向脐壁平刺0.2~0.5寸,先针震位,下针直指疼痛部位,再针艮位,无需提插捻转,无需得气,留针60 min,1次/d,7 d为1疗程。
(7)浮针(证据级别:1B级;推荐强度:Ⅱ级):取疼痛点上下5 cm处治疗。操作方法:配合再灌注手法行扫散,具体应依据患者实际情况选择进针点、再灌注方式和留针时长,1次/d,治疗6 d。
(8)梅花针叩刺(证据级别:1B级;推荐强度:Ⅱ级):治疗肺癌术后气滞血瘀证,可给予疼痛部位局部梅花针叩刺,叩打70~90次/min,中度叩刺强度,叩击时间为5~10 min,以局部皮肤潮红不出血为度,每隔3 d治疗1次。共治疗28 d。
(9)毫火针(证据级别:1B级;推荐强度:Ⅱ级):根据“病灶取穴、近部取穴、远部取穴”结合的原则取穴,每次治疗共选取5~8个穴位。阴寒凝滞证可取阿是穴(疼痛附近寻找条索、僵硬、紧张点,一般取2~4个点,及病灶对侧躯体投影区域选取1~2个压痛点)、外关、曲池、关元、气海、梁丘、足三里。操作方法:指导患者取仰卧位,局部常规消毒,使用一次性毫针在酒精灯上加热,将针体烧红,再刺入穴位,留针20 min,其间以捻转手法行针1次,每个穴位约15 s。隔日治疗1次,一个疗程为7次。
4.5.2.2 灸法。艾灸具有温经散寒、行气通络、扶阳固脱、升阳举陷等作用,可直接用于治疗癌性疼痛。
(1)普通灸法(证据级别:1A级;推荐强度:Ⅰ级):研究表明,对比单纯使用三阶梯止痛疗法,联合使用艾灸能够显著提高患者疼痛缓解率,提示艾灸在癌性疼痛治疗中发挥了重要的作用。寒凝血瘀者可以中脘、神阙、关元为主穴,结合不同疼痛部位确定配穴。操作方法:艾条点燃后距所取穴位2~3 cm高度进行熏烤,持续20 min,2次/d,可配合针法同时进行。
(2)热敏灸(证据级别:1B级;推荐强度:Ⅱ级):正虚瘀结证可选气海、双侧足三里、双侧上巨虚、双侧血海。操作方法:患者仰卧位,暴露穴位局部皮肤。先进行热敏腧穴的探查,将点燃的艾条置于上述穴位附近,距离皮肤3~5 cm,施行回旋灸法及温和灸法,当患者感受到透热、扩热、传热、局部无热远部热等热敏现象时,该部位即为热敏腧穴。找到热敏腧穴后,再对该点持续施行温和灸法,以热敏现象消失为度。
(3)温针灸(证据级别:1B级;推荐强度:Ⅱ级):气虚痰瘀互结证可以气海、足三里、阿是穴为主穴,以关元、百会、合谷、丰隆、三阴交、太溪、太冲为配穴。操作方法:患者仰卧位,充分暴露穴位,穴位常规消毒,用适当的手法针刺得气后,行补泻手法,留针时,在针柄上套置一段约2 cm长的艾卷,艾卷距皮肤2~3 cm,从艾卷下端点燃,直至艾卷燃尽为止(在穴位上隔一个纸盒)。
4.5.2.3 穴位注射(证据级别:1B级;推荐强度:Ⅱ级)。操作方法:患者仰位或坐位,用注射器抽取药物(若注射止痛药物,应在患者疼痛时注射),于穴位处常规消毒,将注射针头由该穴部快速进入得气后回抽无血,患者自觉有酸重、麻胀感后将1/2药液徐徐推入,出针时用消毒棉球按压,以防出血,疗程14 d。
取穴:(1)双侧足三里。(2)骨转移癌痛患者出现爆发痛时:以悬钟为主穴。配穴:肺癌骨转移患者选孔最;肝癌、乳腺癌、甲状腺、前列腺癌选中都;胃癌骨转移患者选梁丘;肠癌骨转移患者选地机;肾癌及膀胱癌骨转移患者选筑宾;(3)晚期肝癌疼痛:取双侧肝俞、双侧心俞、双侧曲泉。(4)耳穴:取穴分为主穴和副穴。主穴选主要脏器的相应穴,如肝点为肝癌主穴,肺点为肺癌主穴,胰胆耳穴为胰腺癌主穴;副穴可选交感、耳中、神门、三焦、皮质下等穴。
4.5.2.4 耳穴埋豆(证据级别:1B级;推荐强度:Ⅱ级)。操作方法:患者取卧位或坐位,耳部用75%酒精棉球消毒后,左手固定耳郭,右手持血管钳将黏有王不留行籽的胶布(0.8 cm×0.8 cm)贴于耳穴上,用示指、拇指于耳前后捻压,手由轻及重,按压每个穴位2 min,使产生酸、胀、痛、热的感觉,每天按压3~4次。每天贴一侧耳穴,两耳轮换。
取穴:选取一个癌症所侵犯的主要脏器相应穴作为主穴,如肝癌的主穴为肝,肺癌的主穴为肺等,在取交感、神门、皮质下,及其他改善疼痛的穴位,如胃、肝、脾、贲门、三焦、大肠、直肠等内脏敏感点配合止痛。
4.5.2.5 手法按摩(证据级别:1B级;推荐强度:Ⅱ级)。
(1)穴位按摩:内关穴、足三里。内关穴位按摩:患者取舒适卧位、平卧或半坐卧位,用左手拇指尖按压患者右侧内关穴位,按捏10~15 min,2~3次/d,再换用右手按压患者左侧对应穴位。足三里穴位按摩:患者取坐位或平卧位,双膝弯曲,站于患者右侧,用左手拇指放在患者足三里穴位上进行按摩,压力由轻到重,当患者感到酸、胀、痛时,再持续3 s,后再由重到轻,重复以上过程共10 min,2次/d。
(2)足底按摩:联合中药足浴进行足底按摩,选取肾、心、脾、胃以及十二指肠等相应的穴位进行揉、按和推,力度适中即可,每个穴区的按摩时间约为5 min,双脚总按摩时间为35 min,每天晚上睡前按摩1次。
手法治疗前,应仔细检查、评估患者骨质情况;对于骨转移患者,应谨慎考虑使用手法按摩,可能会引起病理性骨折等并发症。
4.5.2.6 特定电磁波谱照射(证据级别:1B级;推荐强度:Ⅱ级)。特定电磁波谱能够产生2~25 μm的波长,容易被生物体吸收(证据级别:1B级;推荐强度:Ⅱ级),具有促进体内新陈代谢、消肿止痛等作用。临床中,可以采用中药外敷联合特定电磁波谱照射30 min,每12 h更换一次中药外敷贴剂,特定电磁波谱2次/d。
4.5.3 情志治疗(证据级别:1B级;推荐强度:Ⅱ级)。
结合情志学说进行治疗,可调理气血运行、调整五脏六腑的联系,达到人体机能的稳态。如中医情志疗法,依据“思胜于恐”等原则进行情绪治疗,可改善食管癌疼痛患者的负性情绪,减轻患者疼痛程度,提高生存质量;五行音乐疗法可以干预患者情绪,优化情感效应,缓解心理压力,从而达到镇痛目的,还可以减少阿片类药物的使用剂量,在减轻患者癌痛程度的同时又可以有效缓解患者的抑郁状态,有助于提高患者的生存质量,安全有效,值得临床推广。
4.6 阿片类药物不良反应管理
许多不良反应与使用阿片类药物有关。便秘、恶心和呕吐、皮疹及皮肤瘙痒、眩晕、谵妄、呼吸抑制、运动和认知障碍以及镇静相当常见,尤其是在使用多种药物时。慢性阿片类药物治疗可能抑制下丘脑-垂体轴,引起性腺功能减退。每种不良反应需要仔细评估和治疗策略。阿片类药物诱导不良反应的管理是阿片类药物疼痛管理不可或缺的一部分。
4.6.1 便秘。所有应用阿片类药物进行治疗的癌性疼痛患者预防性给予润肠通便类中药或中成药,中药组方建议依据理气(行气)通便、益气滋阴通便、泄热通便三类进行(证据级别:1A级;推荐强度:Ⅰ级)。一旦发生便秘,应评估便秘的原因和程度,以排除肠梗阻和高钙血症的存在。并推荐患者多饮水,摄入含纤维素的食物,适当活动,预防便秘。但不推荐使用车前子进行阿片类药物导致便秘的治疗。
4.6.2 恶心呕吐。建议有阿片类药物导致恶性呕吐既往史的患者预防性使用止吐药进行治疗。当癌性疼痛患者出现恶心呕吐时,推荐在现有治疗基础上联合使用中药穴位贴敷(证据级别:1A级;推荐强度:Ⅰ级)。必要时可给予昂丹司琼或格拉司琼对症治疗。
4.6.3 皮疹瘙痒。应用阿片类药物的患者会出现皮疹及皮肤瘙痒,多发生在用药初期,皮疹多表现为局限性隆起红斑,通常伴中央区苍白,可能为圆形、椭圆形或匐行形,大小不一,伴剧烈瘙痒。建议当癌性疼痛患者出现此类症状时,在现有治疗基础上联合耳穴埋豆或将中药外敷于患处(证据级别:1B级;推荐强度:Ⅱ级)。必要时可给予西替利嗪或苯海拉明对症治疗。
4.6.4 眩晕。当癌因性疼痛患者出现眩晕时,推荐在现有治疗基础上联合针灸治疗(证据级别:1B级;推荐强度:Ⅱ级)。在药物减量或停药后仍存在眩晕者,可给予苯海拉明对症治疗。
4.6.5 镇静。对于患者出现的镇静状态,应及时进行评估、并辨别是否由应用阿片类药物引起。对于嗜睡患者,推荐在现有治疗基础上联合健脾豁痰、开窍醒脑类中药及中成药进行治疗(证据级别:1B级;推荐强度:Ⅱ级),也可酌情联合哌醋甲酯、莫达非尼等中枢神经兴奋剂进行治疗。若出现昏迷、意识模糊等过度镇静症状,必要时考虑使用纳洛酮、纳美芬等阿片受体拮抗药治疗(证据级别:1B级;推荐强度:Ⅱ级)。
4.6.6 尿潴留。可给予中药热敷或艾灸预防尿潴留的发生,推荐在癌性疼痛患者出现上述症状后,行B超明确诊断,并在现有治疗基础上联合针灸治疗或利水利尿类中药进行治疗(证据级别:1B级;推荐强度:Ⅱ级)。必要时可行导尿术或膀胱穿刺术。
4.6.7 谵妄。使用阿片类药物会增加谵妄的发生率(20%~30%),应引起重视,尤其对于≥65岁的老年患者。推荐对于出现谵妄的癌性疼痛患者,应及时识别及管理病因。对于阿片类药物引起的谵妄,应降低剂量或换药,在现有治疗基础上联合涤痰通络、醒神开窍类中药(证据级别3类;推荐强度:Ⅲ级)。必要时可酌情给予氟哌啶醇或奥氮平等治疗。
4.6.8 性腺功能减退。推荐癌性疼痛患者出现性腺功能减退时,在现有治疗基础上联合针灸及补肾益精、活血化瘀中药及中成药进行治疗(证据级别:1B级;推荐强度:Ⅱ级)。严重者及时停止或减少阿片类药物剂量,可以扭转内分泌功能障碍,必要时可采取适当的激素替代治疗。
4.6.9 焦虑抑郁。推荐对于伴有焦虑或抑郁的癌性疼痛患者,在现有治疗基础上联合中药外敷、针灸或疏肝解郁类中药(证据级别:1B级;推荐强度:Ⅱ级)。
4.6.10 呼吸抑制。呼吸抑制是应用阿片类药物产生的最严重的不良反应,主要表现为针尖样瞳孔,呼吸次数减少(<10次/min)或者其他呼吸衰竭的临床症状。如果癌性疼痛患者出现严重的呼吸障碍,应依情况给予无创呼吸支持或纳洛酮缓解症状(证据级别:1B级;推荐强度:Ⅱ级)。
4.6.11 其他。阿片类药物还会导致心悸、血压升高或降低、口干、多汗、胸闷等多脏器、多系统及全身性不良反应。在应用阿片类药物的过程中,应注意监测及识别,仔细评估,及时治疗,防止严重不良反应的出现。
05 结 语
癌性疼痛是常见的肿瘤并发症之一,也是癌症患者较痛苦及难以忍受的症状之一,严重影响患者生存质量及生存期。一项纳入67篇RCT的Meta分析显示,与单纯西医治疗比较,中西医结合治疗癌痛可以提高镇痛疗效34%,改善患者生存质量方面也优于单纯西医治疗组1.3倍,并能减少恶心、呕吐、头晕、嗜睡和便秘等不良反应的发生。一项包括173例癌痛患者的研究显示,中西结合镇痛总有效率不仅明显高于之前的常规治疗方法,同时针对性强、具有较强的实用性和可操作性,可获得较好的经济及社会效益。在临床诊疗过程中,要注意对癌性疼痛患者的诊断、评估及相关病史采集,在“三阶梯止痛疗法”基础上联合中医辨证治疗、中成药治疗或各种中医外治法,对缓解疼痛症状、降低爆发痛次数、减少西药用量及其不良反应、改善患者生存质量均具有重要意义,建议对癌性疼痛患者进行正规、全面、合理、综合的中西医结合诊疗。
本文件由中华中医药学会发布,标准编号:T/CACM 1521-2023。发布时间:2023年6月14日。
《癌性疼痛中西医结合诊疗指南》编写专家委员会
本文件牵头专家:冯利(国家癌症中心/中国医学科学院北京协和医学院肿瘤医院中医科)
本文件指导委员会专家(按姓氏拼音字母排序):崔慧娟(中日友好医院)、储真真(北京中医药大学附属东直门医院)、冯利(中国医学科学院北京协和医学院肿瘤医院中医科)、范焕芳(河北省中医院)、贺用和(中国中医科学院广安门医院)、胡作为(武汉市第一医院)、贾英杰(天津中医药大学第一附属医院)、景年财(吉林省肿瘤医院)、蒋益兰(湖南省中医药研究院附属医院)、刘丽坤(山西省中医院)、刘丽星(中国医学科学院北京协和医学院肿瘤医院中医科)、李和根(上海中医药大学)、李平(安徽医科大学第一附属医院)、李伟兵(江苏省肿瘤医院)、练祖平(广西中医药大学附属瑞康医院)、马胜(潍坊市益都中心医院)、孙宏新(河南省中医院)、舒琦瑾(浙江省中医院)、唐东昕(贵州中医药大学第一附属医院)、徐凯(香港浸会大学中医药学院)、杨晨光(陕西省中医院)、殷玉琨(中国医学科学院北京协和医学院肿瘤医院中医科)、由凤鸣(成都中医药大学)、祝捷(成都中医药大学)、张青(首都医科大学附属北京中医医院)、张海波(广东省中医院)
本文件工作组(按姓氏拼音字母排序):蔡可润(北京中医药大学东直门医院)、常金圆(中国医学科学院北京协和医学院肿瘤医院中医科)、陈佳阳(中国医学科学院北京协和医学院肿瘤医院中医科)、崔译元(中国医学科学院北京协和医学院肿瘤医院中医科)、刘丽星(中国医学科学院北京协和医学院肿瘤医院中医科)、李淏(北京中医药大学东直门医院)、李诺(北京中医药大学东直门医院)、李沛瑾(北京中医药大学东直门医院)、李杰(内蒙古自治区中医医院)、刘婷婷(北京中医药大学东直门医院)、孟祥聚(山西省中医药研究院)、王颖(北京中医药大学东直门医院)、张庆林(浙江中医药大学第三附属医院)、周睿(北京中医药大学东直门医院)、闫逸婧(中国医学科学院北京协和医学院肿瘤医院中医科)
本文件执笔人(按姓氏拼音字母排序):李淏(北京中医药大学东直门医院)、李沛瑾(北京中医药大学东直门医院)、刘丽星(中国医学科学院北京协和医学院肿瘤医院中医科)
本文件秘书:刘丽星(中国医学科学院北京协和医学院肿瘤医院中医科)
本文来源:李淏,李沛瑾,刘婷婷,等 . 癌性疼痛中西医结合诊疗指南[J]. 中国全科医学,2025,28(30):3729-3740.


