Lancet 子刊:精神健康障碍与心血管健康不平等的挑战与对策
时间:2025-08-31 12:13:09 热度:37.1℃ 作者:网络
精神健康障碍在全球范围内普遍存在,且患病负担不断加重。研究显示,患有精神健康障碍者的心血管疾病(CVD)风险显著升高,心血管死亡率增加,预后较差,负面结局风险比无精神健康障碍人群高出50%至两倍。心血管疾病与精神健康障碍之间存在双向关联,心血管疾病同样可能诱发新的精神健康问题。数据显示,心血管疾病患者中精神健康障碍的患病率超过40%。精神健康障碍与心血管疾病的共病受生物学、行为和医疗因素的共同影响。生活压力和心理创伤常作为情绪障碍、焦虑障碍及创伤后应激障碍(PTSD)的前驱因素,强调了将压力管理纳入预防医疗中的重要性。

精神健康障碍的负担
全球约四分之一人群一生中经历过精神健康障碍,如精神分裂症、双相情感障碍和重性抑郁障碍等患者平均寿命比普通人口缩短10至20年。精神健康障碍导致全球14%的死亡(约800万年死亡),并位列全球十大致残原因之一。发达国家如欧洲和北美的患病率尤为突出。新冠疫情进一步加剧了主要抑郁障碍和焦虑障碍的患病率增长,相关心理健康服务亦遭受重大冲击。精神健康障碍的主要危险因素包括贫困、暴力、童年期心理创伤、物质滥用及遗传因素。身体健康问题,尤其是心血管疾病和残疾,也会加剧精神健康问题。精神健康障碍反过来又加重这些风险因素,形成恶性循环。
精神健康障碍与心血管疾病的关联
大量研究表明,重性抑郁、焦虑障碍、精神分裂症、双相障碍和PTSD均与心血管疾病发病率和死亡率显著相关。心血管疾病是这些患者的主要死亡原因,且发病年龄较早,年龄越低,相对风险越高。新诊断患者一年内风险最高,但长期风险依然存在。精神分裂症患者心血管疾病风险约为普通人群的两倍,首次发病时风险接近三倍,心脏骤停风险更是高达四倍。双相障碍患者的心血管疾病风险提高约57%。PTSD患者冠心病风险增加61%。焦虑障碍与心血管疾病的关联较为复杂,但恐惧症和惊恐障碍患者冠心病风险分别增加约70%和50%。
心血管疾病对精神健康的影响及预后
心血管疾病患者中,抑郁症、PTSD和焦虑障碍的患病率是普通人群的数倍。急性心血管事件后,抑郁症患病率可高达28%,中风后约27%。焦虑障碍在稳定冠心病患者中的患病率约为11%。急性心肌梗死或中风后,PTSD患病率分别约为12%和23%。这些精神健康障碍增加心血管事件复发和死亡风险,抑郁症患者复发事件和死亡风险增加60%至两倍以上,心力衰竭患者抑郁症使死亡率和再入院率翻倍。PTSD症状显著的患者心血管事件风险翻倍。
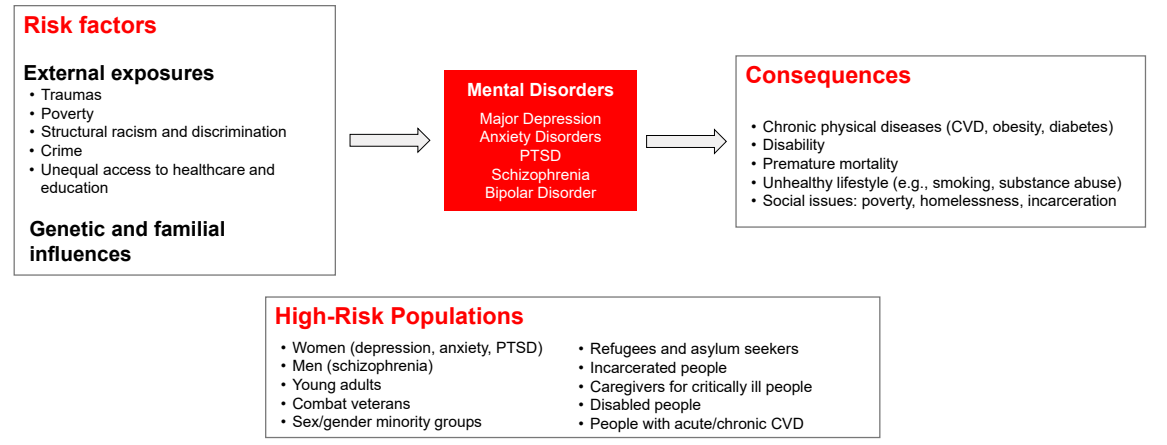
图:心理健康障碍的风险因素、预后及高风险人群
病理生理机制
精神健康障碍与心血管疾病的共病涉及多条行为和生物学途径。精神障碍常导致不健康的生活方式,诱发肥胖、糖尿病、血脂异常、饮食不良和久坐等心血管危险因素。生物学机制包括炎症反应、自主神经系统失调、血栓形成、胰岛素抵抗、高血压和血管功能障碍。心血管疾病亦可反向激发精神健康问题。共同的病因还包括吸烟、体力活动不足、炎症和社会心理压力等。
行为与传统心血管危险因素
精神健康障碍患者的不良生活习惯普遍存在,如饮食和睡眠质量差、体育活动减少、吸烟及物质滥用率高。部分研究表明吸烟和缺乏体力活动与精神障碍存在因果关系。精神药物,特别是抗精神病药和锂盐,也会加重代谢异常。尽管危险因素普遍,但其并不能完全解释精神健康障碍患者心血管疾病风险的升高。
生物学因素
精神健康障碍患者常伴有应激反应系统紊乱,如自主神经系统和下丘脑-垂体-肾上腺轴功能异常,导致炎症、代谢异常和血管功能障碍。这些异常可能比动脉粥样硬化更关键地促进心血管疾病的发生。
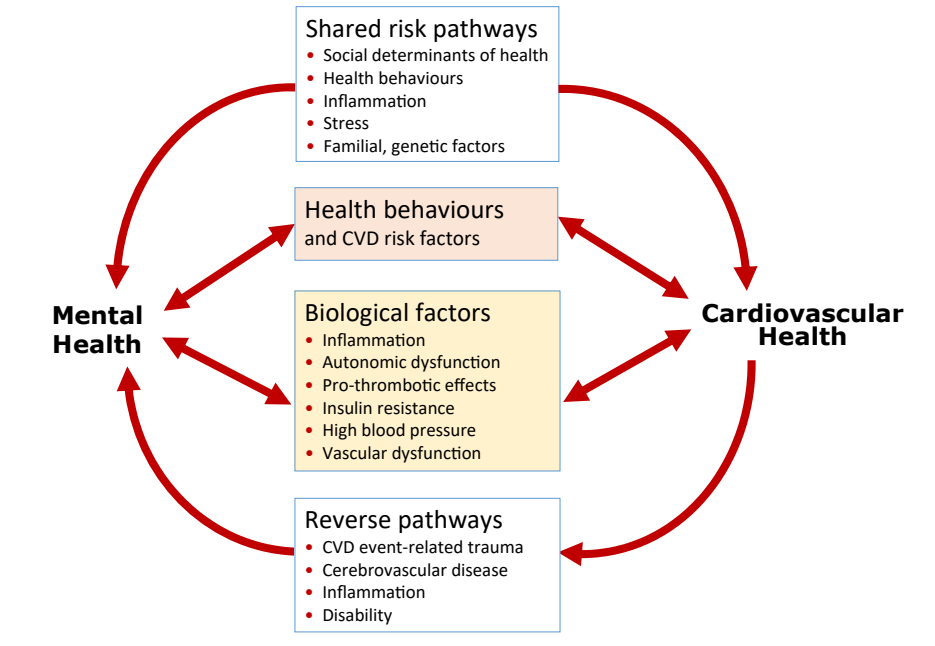
图:心理健康与心血管健康的生物学因素
心理社会压力及共有途径
精神健康障碍患者更易受失业、贫困、社会隔离等社会经济压力影响,这些因素促进应激系统失调,增加心血管疾病风险。童年逆境是精神健康障碍的核心危险因素,也可能通过神经、内分泌和免疫系统的长期改变影响成年后的心血管代谢疾病。遗传因素也可能参与,但大量研究排除遗传和环境混杂因素的影响,支持精神健康障碍直接致心血管疾病的因果关系。
心血管疾病预防与治疗中的不平等
尽管精神健康障碍患者心血管疾病及其危险因素负担较重,但他们往往接受较低质量的身体健康护理。频繁就医并未转化为更多的体检、筛查和治疗,甚至在实行全民医保的国家亦存在此问题。精神健康障碍的诊断和管理在心血管疾病患者群体中严重不足,而未诊断和未治疗的精神健康问题普遍存在。系统、医务人员及患者因素(如医疗资源不足、污名化、健康素养差)均阻碍有效干预。
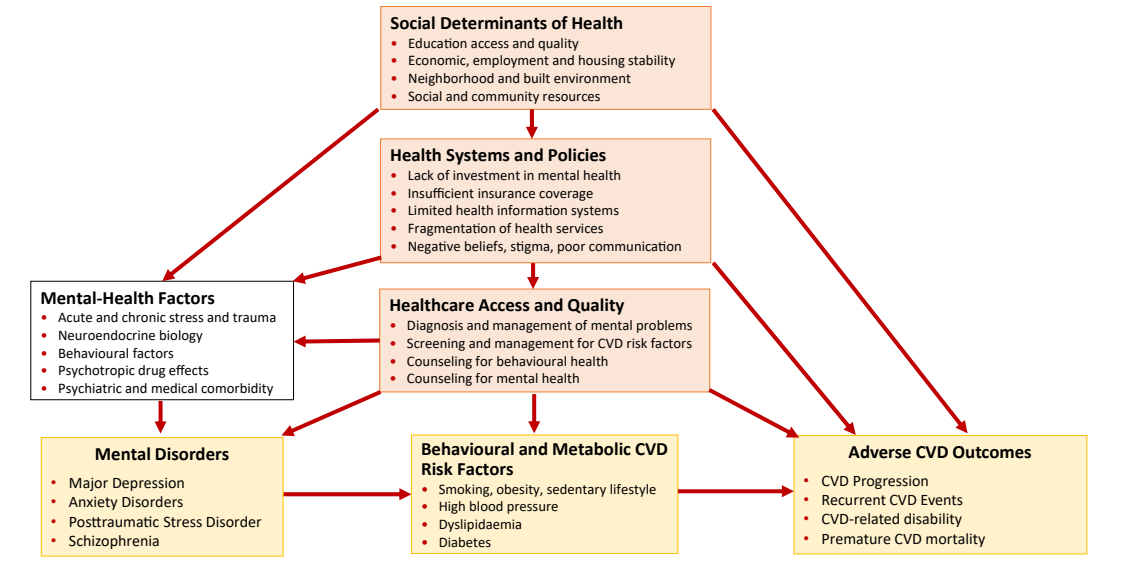
图:精神健康障碍患者与心血管疾病多因素关联
社会决定因素与医疗保障
精神健康障碍导致的收入减少限制了医疗可及性。认知障碍、精神症状影响医患交流,导致筛查和治疗不足。医务人员的隐性偏见和精神健康污名加剧了边缘群体的健康不平等。
医疗结构因素
医疗资源不足、专业知识缺乏以及精神与躯体健康服务分离,构成综合管理的障碍。精神健康和心血管领域的医生各自专长有限,影响对共病患者的全面护理。缺乏针对有精神健康障碍患者的有效干预指导。
研究不足
精神健康障碍患者常被排除在心血管疾病预防随机对照试验之外,现有风险评估模型往往低估他们的心血管风险。针对精神分裂症和双相障碍的特定风险模型PRIMROSE已开发,但尚需验证其临床效用。
改善心血管风险及治疗策略
精神健康障碍的标准治疗包括心理治疗和药物治疗。抗抑郁药中选择性5-羟色胺再摄取抑制剂(SSRIs)被广泛应用。大型随机试验如ENRICHD显示认知行为疗法对抑郁症状有一定改善,但未明显降低心血管事件风险。2018年韩国ESDEPACS研究发现SSRIs可显著减少心血管不良事件,需进一步验证。
运动及生活方式干预
运动对抑郁症有中到大效应,效果与心理治疗或药物治疗相当或更佳。运动促进内啡肽释放和神经再生,增强副交感神经功能,减少炎症。生活方式综合干预(运动、饮食、戒烟、睡眠)有助于改善心血管代谢风险,数字技术如移动应用有望支持健康管理。
身心疗法
太极、气功、瑜伽等结合身体、心理和精神的运动,已显示对抑郁和PTSD有辅助疗效。正念减压、咒语冥想及生物反馈亦显示心理健康益处,有望改善心血管危险因素,但缺乏大规模证据。
综合照护模式
跨学科协作,整合心脏病学、精神病学和初级医疗资源,强化医疗管理和行为干预,改善就医通路及治疗依从性,促进心理和心血管双重健康。
研究与政策建议
建议制定并验证精神健康障碍筛查及管理指南,开展充分规模的随机临床试验评估各类干预对心血管结局的影响。加快移动健康工具开发应用,降低护理障碍,提升医患沟通。政策层面应扩大医保覆盖,建设社会支持项目,强化医务人员多学科培训,完善健康信息系统,定期收集精神健康障碍患者的健康数据,实现精准管理。
结论
精神健康障碍患者面临显著的心血管健康不平等,涉及生物、行为、社会及医疗体系多重因素。实现公平心血管护理需多层面协作,融合心理、心脏及行为健康管理,兼顾社会支持和医疗服务障碍。缩小这一差距符合世界卫生组织2025年心血管疾病负担减少目标及联合国可持续发展目标,保障精神健康障碍患者实现最佳健康与社会参与的权利。
原始出处
Viola Vaccarino,a,b,∗ Eva Prescott,c Amit J. Shah.Mental health disorders and their impact on cardiovascular health disparities.The Lancet Regional Health - Europe 2025;56: 101373 Published Online 21 August 2025 https://doi.org/10.1016/j.lanepe.2025.101373


