【产麻新谭】程序化间歇硬膜外推注联合硬脊膜穿破硬膜外阻滞技术用于分娩镇痛时 不同输注速度的比较:一项随机对照研究
时间:2025-09-29 12:11:40 热度:37.1℃ 作者:网络
程序化间歇硬膜外推注(Programmed intermittent epidural bolus,PIEB)联合硬脊膜穿破硬膜外阻滞(dural puncture epidural,DPE)是一种新型椎管内分娩镇痛技术。该团队的前期研究表明,相较于常规硬膜外麻醉和腰硬联合麻醉(the combined spinal epidural ,CSE),DPE联合PIEB可有效缓解分娩疼痛且不增加产妇不良反应。一些研究表明,无论是联合硬膜外阻滞还或者CSE进行分娩镇痛,PIEB的高、低输注速率所达到的感觉阻滞效果基本相当。目前尚未有研究报道不同PIEB速率联合DPE技术时对产妇感觉阻滞平面的影响。为此,研究团队通过验证不同PIEB输注速度(120mL/h 、240mL/h、360 mL/h)联合DPE后对感觉阻滞平面和镇痛效果的影响,研究的结果发表在 2025年9月的EUROPEAN JOURNAL OF ANAESTHESIOLOGY杂志上。

方法
研究对象
纳入标准:单胎妊娠,孕37-42周,ASA分级I-II级,产妇眼球硬膜外镇痛时处于分娩活跃期,宫口扩张<5cm, VAS疼痛评分>50mm。
排除标准:产妇年龄<20岁或>40岁;存在椎管内阻滞禁忌症;妊娠相关疾病(如妊娠期糖尿病或妊娠期高血压);药物滥用史;剖宫产风险增加(如前置胎盘或子宫异常史);手术史(子宫纵隔或双子宫、骨盆骨折手术、子宫穿孔修补术或过去2年内子宫肌瘤切除术)以及已知胎儿异常。若硬膜外导管置入后1小时内分娩,则该产妇被排除在研究之外。
随机与盲法
入院后,对符合纳入标准的产妇进行筛选并获得书面知情同意。产妇特征包括年龄、身高、体重、产程和孕周。若实施分娩镇痛前宫口扩张≤5 cm,则纳入本研究。使用计算机生成的随机数字序列,将产妇分配至低速组(120 mL/h)、中速组(240 mL/h)或高速组(360 mL/h)。随机分组的信息密封在用顺序编号的不透明信封中,由研究护士在产妇请求分娩镇痛并进行宫颈检查后打开。该护士对分组不设盲。其余研究者,包括麻醉医生、进行随访评估的护士以及产妇,均对分组设盲。
主要结局
主要结局是从分娩镇痛开始直至胎儿娩出前期间的最高感觉阻滞平平面。
次要结局
次要结局包括上感觉阻滞平面(the lower sensory block level,USBL)、下感觉阻滞平面(the lower sensory block level,LSBL)、骶管阻滞及研究期间任何时间点患者出现冷感觉阻滞≥T4的发生率,VAS疼痛评分>3的发生率(10cm无标记线,0标记为“无疼痛”,10标记为“可以想象到的最严重疼痛”),改良Bromage评分(0,无运动麻痹;1,不能抬伸直的腿,但可以移动膝盖和脚;2,不能抬伸直的腿,可以移动膝盖,但不能移动脚;3,不能抬伸直的腿或移动膝盖和脚),每小时罗哌卡因消耗量;患者自控式硬膜外镇痛(patient controlled epidural analgesia,PCEA)追加次数以及副作用,包括低血压、恶心、呕吐、瘙痒和硬膜外相关性产妇发热(and epidural-related maternal fever ,ERMF)。分娩后,要求产妇对其镇痛满意度进行评分,范围从0到5(0,非常不满意;5,非常满意)。
评估需每小时重复一次直至胎儿娩出或改剖宫产。如果产妇因疼痛过度要求补充镇痛,则记录请求时间、用于补充PCEA的药物剂量以及补充PCEA前的疼痛评分。
干预
在L3-L4或L4-L5水平进行硬膜外阻滞并置管。使用17GTuohy针以空气阻力消失法来确认到达硬膜外间隙。使用25G Whitacre针进行蛛网膜下腔穿刺,并确认脑脊液流出。插入19G 钢丝多孔硬膜外导管至硬膜外腔,深度5 cm。注射3 mL含1:200 000肾上腺素的1.5%利多卡因试验剂量,以排除血管内或鞘内置管。确认导管位置正确后,两分钟内手动给予10 mL的0.1%罗哌卡因和0.3mg/mL舒芬太尼,然后启动硬膜外泵。硬膜外泵(Apon ZZB-II,江苏艾邦医疗科技有限公司,中国江苏)在启动后1小时首次注入10mL药液,之后每小时重复一次。所有泵均设置为提供5 mL药物追加量,锁定时间为15分钟。泵被放置在不透明的袋子中以确保盲法。
记录产妇特征,包括年龄、身高、体重、ASA、Apgar评分和出生体重。记录分娩方式以及从镇痛开始到分娩的持续时间。从泵下载的数据包括PCEA追加次数、剂量和局部麻醉药总量。分娩后,记录VAS疼痛评分和对分娩镇痛的总体满意度。
麻醉管理
镇痛开始后每5分钟监测一次产妇血压。当收缩压<90 mmHg或较基线下降>20%,通过增加静脉输液速率、转为左侧卧位或者静脉注射40 µg去氧肾上腺素进行处理。瘙痒和恶心的评分标准为:0,无;1,轻度;2,中度;3,重度。冰袋从S2皮节向头侧移动,根据冷感觉变化记录感觉阻滞平面。通过刺激腘窝内侧(S2)、外脚跟(S1)、大脚趾和第二脚趾之间的背侧蹼(L5)、内踝(L4)、膝内侧(L3)、大腿前侧(L2)、腹股沟沟(L1)来评估下肢的阻滞平面。同时评估了锁骨中线的节段水平,对左右两侧均进行了检查。单侧阻滞定义为分娩过程中任一时间点两侧阻滞平面差异超过2个节段。胎儿心动过缓定义为<110次/分持续超过10分钟
镇痛不足定义为VAS评分>3或产妇要求额外用药。如果在初始脉冲给药20分钟后仍镇痛不足,则建议产妇自行给予PCEA追加量。如果产妇持续疼痛或在两次PCEA追加后仍存在单侧阻滞,则由麻醉医师手动给予5 mL 0.15%罗哌卡因。必要时,在间隔10分钟后再次给药。若观察到镇痛未改善,则该产妇被排除出分析。
样本量估算
样本量基于初步研究和效能分析确定。在该研究团队的初步研究中,高速组(360 mL/h)与低速组(120 mL/h)和中速组(240 mL/h)相比,感觉阻滞平面更高。根据预期,高速组的最高感觉阻滞平面可能达到T4水平,而中速和低速组仅能达到T6水平。本研究将显著性水平(α)设定为0.05,效能(1-β)为80%,以检测感觉阻滞平面的有意义的差异。该分析表明每组需要36名产妇,考虑潜在排除因素,将每组增加至40人。
统计分析
本研究的统计分析使用R 4.4.1(www.r-project.org)和SPSS Statistics 22.0软件进行统计学分析。以意向性分析(intention-to-treat)原则进行数据分析,确保所有产妇均纳入其最初分配组,而不管是否遵守方案或完成治疗。使用Shapiro-Wilk检验和Q-Q图对连续变量进行正态性检验。非正态分布数据通常以均值±标准差表示,而非正态分布数据则采用中位数呈现。分类数据以频数和百分比表示,采用单因素方差分析比较组间主要结局,并辅以Levene方差齐性检验。使用Shapiro-Wilk检验评估残留正态性,并使用Q-Q图确定对正态分布的拟合。检查残差与拟合曲线图,以确认残差在零点周围随机分布的假设。鉴于感觉阻滞平面是序数数据,可能不符合正态分布,因此使用Kruskal-Wallis检验比较了三组之间的主要结局。为解释数据偏斜,对包括满意度评分在内的次要结局进行了Kruskal-Wallis检验,以确保在不假设正态分布的情况下结果的稳健性。采用经Bonferroni校正的Dunn检验进行次要结局指标的事后成对比较,以控制家族错误率。对于分组间T4感觉阻滞平面阻滞的发生率等分类结局指标,则使用卡方检验进行分析。
P<0.05表示差异具有统计学意义。所有检验均为双尾检验,置信区间为95%。
结果
研究特征
在2023年6月至2023年12月期间,共143名产妇参与研究,最终招募120名,每组随机分配40名患者(见下图)。
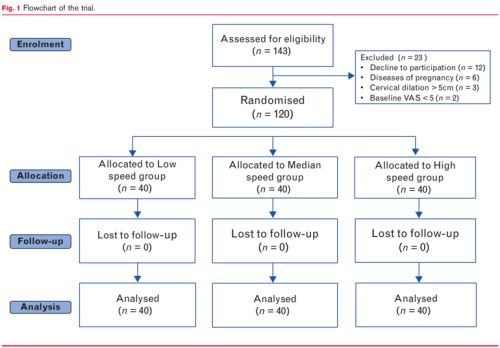
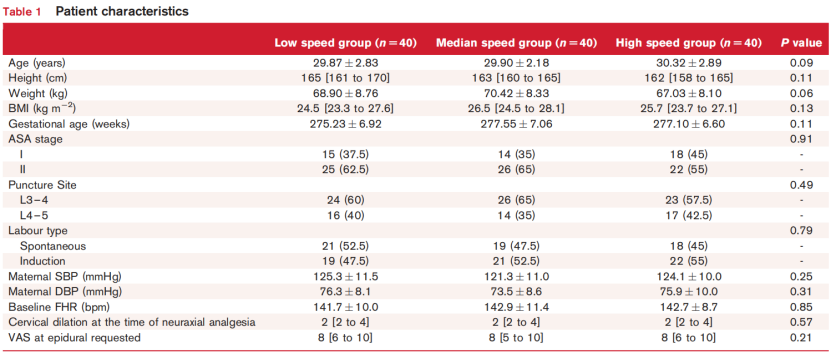
三组在年龄、孕周、身高、体重、BMI、ASA评分、开始椎管内镇痛时的宫口扩张程度、孕妇收缩压和舒张压、胎心率或请求分娩镇痛时的VAS评分方面均未见显著差异(表1)。
主要结局
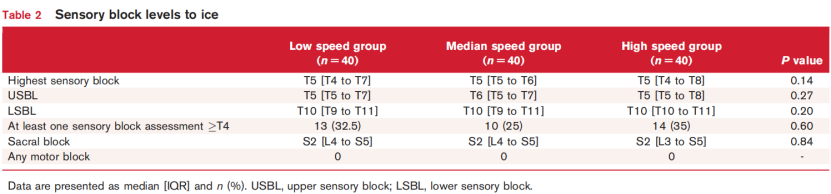
在任何时间,三组之间的最高感觉阻滞无显著差异(低速组,T5 [T4-T7] vs. 中速组,T5 [T5-T6] vs. 高速组,T5 [T5-T8],P = 0.27)(表2)。
次要结局
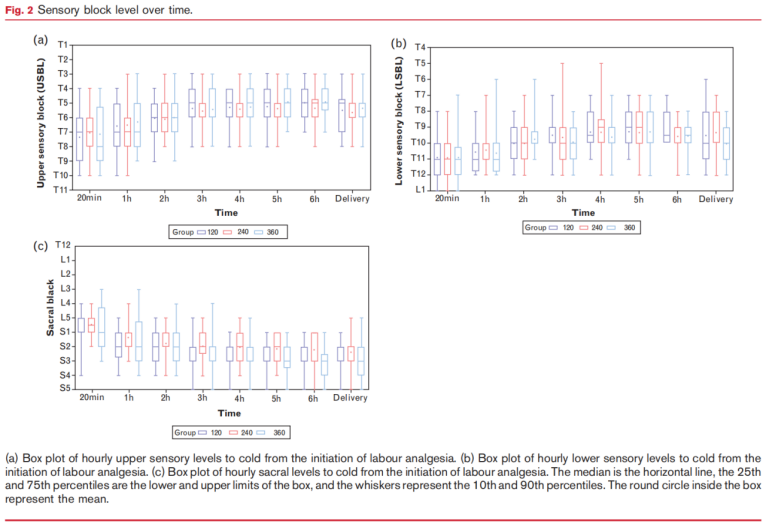
冷感觉阻滞平面的分布如表2和图2所示。USBL、LSBL和骶段阻滞在组间无差异。任何时间点出现冷感觉阻滞≥T4的发生率在组间无显著差异(低速组,32.5% vs. 中速组,25% vs. 高速组,35%;P = 0.60)。所有产妇均未出现运动无力症状——该症状定义为Bromage评分超过0分。
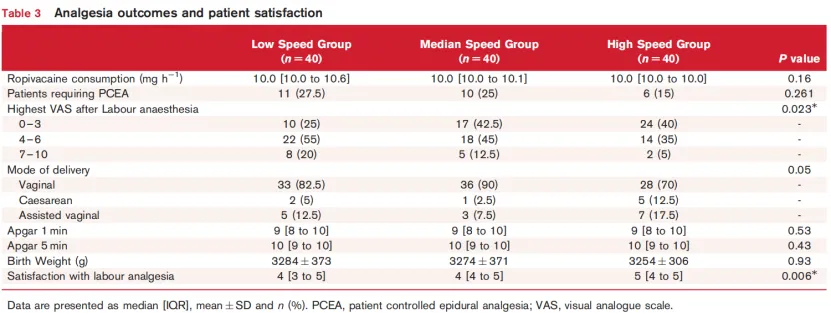
镇痛结果如表3所示。低速组每小时罗哌卡因消耗量的中位数为10.0 [10.0 -10.6] mg /h,中速组为10.0 [10.0 - 10.1] mg /h,高速组为10.0 [10.0 - 10.0] mg /h(P = 0.16)。各组间对PCEA的需求发生率无显著差异(低速组,27.5% vs. 中速组,25% vs. 高速组,15%;P = 0.26)。然而,分娩后镇痛最高VAS评分>3的发生率在三组间存在统计学差异(低速组,75% vs. 中速组,57.5% vs. 高速组,40%;P = 0.023)。分娩镇痛满意度方面,三组间存在显著差异:低速组,4 [3 - 5] vs. 中速组,4 [4 - 5] vs. 高速组,5 [4 - 5],P = 0.006)。在分娩类型、Apgar评分、胎儿出生体重或分娩方式方面未观察到显著差异。
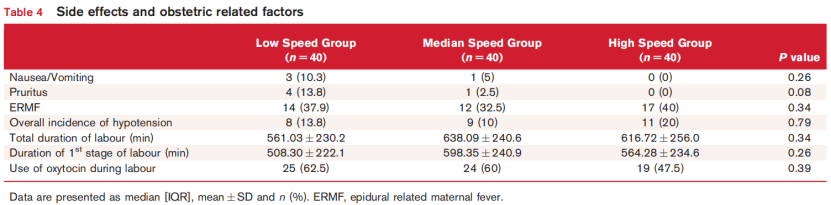
分娩镇痛的副作用和产科因素如表4所示。组间在低血压、恶心、呕吐、瘙痒或ERMF方面未注意到显著差异。产程持续时间、第一产程持续时间和产程中使用催产素的情况在组间无显著差异。
讨论
在这项前瞻性随机对照试验中,研究的结果显示,DPE联合高速(360 mL/h)PIEB并不会比DPE联合低速(240 mL/h或者120 mL/h)PIEB造成更高的感觉阻滞平面。此外,一些镇痛结局(每小时罗哌卡因消耗量;所需PCEA次数)、分娩镇痛副作用和产科因素在组间是相似的。但与慢速组相比,高速组的镇痛质量和满意度更高。
体外研究表明,在125mL/h和250mL/h两种输注速率下,麻醉相关的感觉阻滞效果相似。与硬膜外镇痛不同,本研究采用DPE技术,该技术可使硬膜外空间的局麻药通过蛛网膜穿刺进入蛛网膜下腔。同时,研究结果也显示高泵速并不会提高麻醉感觉阻滞平面。作者认为硬膜外麻醉药的扩散可能与硬膜外腔的脂肪含量有关。
同时,DPE联合高速(360 mL/h)PIEB的VAS评分>3的发生率显著低于其他两组。可能是因为药物是通过硬脊膜/蛛网膜穿刺点渗透进去,而非直接注入。当药物从注射部位向硬膜外间隙呈环形扩散时,脉冲泵的高速运转产生的更高压力,能以更高效的方式在单位时间内增强药物对蛛网膜下腔的渗透效果,从而显著提升镇痛效果。此外,作者观察到,三组间催产素的使用无显著差异(P=0.39)的情况下,产程中使用催产素(62.5% vs. 60% vs. 47.5%)的产妇VAS评分更高。产科医生认为合成催产素可以维持或增强子宫收缩,这可以加速产程进展并避免相关的剖宫产和产时发热。此外,第一产程时间和总产程时间在三组间无差异(P=0.26和P=0.34)。因此,作者认为脉冲泵速度是影响VAS评分的主要因素。同时,高速率组对分娩镇痛的满意度显著更高,这体现在更低的VAS评分和无差异的副作用上。脉冲泵速度对其他次要结局没有影响,例如每小时罗哌卡因消耗量、所需PCEA次数以及ERMF。
本文章研究的一个优势是,除了研究USBL及LSBL外,还探索了第二产程必需的骶段阻滞。
同时存在一些局限性。首先,只研究了第一产程宫口扩张<5cm的初产妇。因此研究结果可能不适用于产程更晚期或经产妇。其次,研究样本来自单一医疗中心的分娩病例,且样本量较小,可能导致结果差异性增加。第三,某些干预措施(如使用催产素、主观影响因素及感觉阻滞测试方向)可能对研究结果产生影响,因此需要更大规模的多中心研究来全面阐明PIEB泵速对产程镇痛的影响。最后,在使用DPE进行分娩镇痛时,还应考虑使用利多卡因复合肾上腺素进行试验剂量的潜在风险。
结论
DPE联合高速(360mL/h)PIEB与联合低速(120mL/h和240mL/h)PIEB相较,并不会造成更高的感觉阻滞平面。对于次要结局,高速给药确实比低速给药提供了更有效的分娩镇痛和更高的满意度。
参考文献
Zhou Y, Ma R, Tang J, Song Y, Liu Z, Xu Z. Comparison of different bolus delivery speeds of a programmed intermittent epidural bolus combined with dural puncture epidural block during labour analgesia: A randomised controlled study. Eur J Anaesthesiol. 2025 Sep 1;42(9):783-790. doi: 10.1097/EJA.0000000000002214.


