北京大学第三医院安阳团队Biomaterials:M型细胞球支架构建组织仿生鼻翼软骨
时间:2025-09-28 12:16:04 热度:37.1℃ 作者:网络
近日,北京大学第三医院成形外科安阳教授团队与运动医学科胡晓青研究员团队在国际生物材料权威期刊Biomaterials发表最新研究成果:“自组装hADSCs/hNSCs球体联合3D打印M型GelMA/Pu支架构建符合鼻翼软骨特性的组织仿生工程化软骨”,针对鼻翼退缩修复中传统软骨移植物弹性不足、组织相容性差的问题,开发了一种新型组织仿生工程化软骨支架,成功模拟了天然鼻翼软骨的细胞外基质成分与力学性能。皮下及绵羊鼻原位植入实验证实该支架能稳定支撑鼻翼轮廓,促进软骨特异性ECM沉积,实现结构与功能的精准仿生重建,为鼻翼退缩提供了新的治疗策略。
鼻翼退缩是鼻整形领域的棘手难题,传统疗法多采用肋软骨或耳廓软骨移植,但存在弹性不足、支撑力欠佳、术后易复发等局限。其根本原因在于不同来源软骨的细胞外基质(ECM)成分(如胶原、弹性蛋白、糖胺聚糖GAGs的比例)与力学特性,与鼻翼软骨存在显著差异,导致移植物无法完美模拟鼻翼的弹性和功能。本研究从ECM仿生的核心思路出发,旨在构建一种在成分和力学性能上均能模拟天然鼻翼软骨的组织工程支架。本研究创新点为:①基于临床需求设计了一种可通过榫卯结构固定于鼻中隔、提供强力且弹性支撑的M型3D打印支架。②创新性地采用hADSCs/hNSCs自组装球体作为种子细胞,并通过精准调控细胞比例,使生成的工程化软骨ECM成分(高COL1、弹性蛋白,适度COL2、ACAN)与天然鼻翼软骨更加接近。
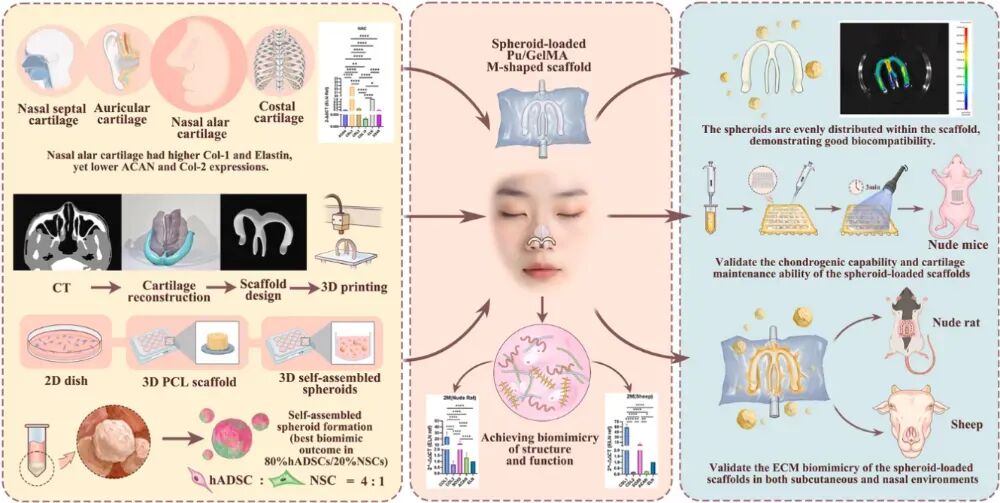
不同软骨组织的ECM成分分析
通过系统的组织学染色(H&E、油红O等)、免疫组化(COL1、COL2、弹性蛋白)和RT-qPCR分析,首次明确揭示了鼻翼软骨独特的ECM特征:其COL1表达量显著高于鼻中隔软骨,弹性蛋白含量则高于肋软骨,而COL2和ACAN的表达水平显著低于透明软骨。这一发现为后续的仿生设计提供了明确的理论依据和量化指标。
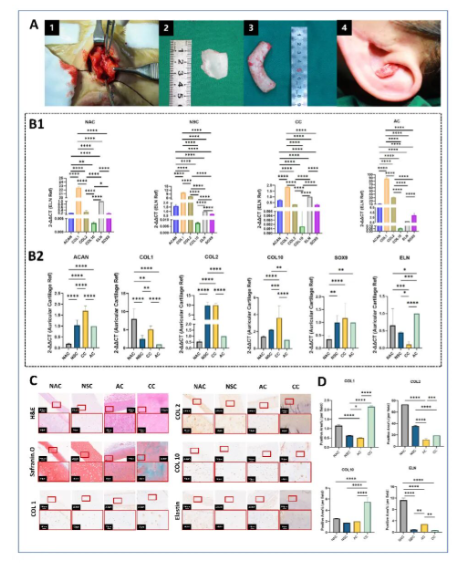
细胞球体的制备流程
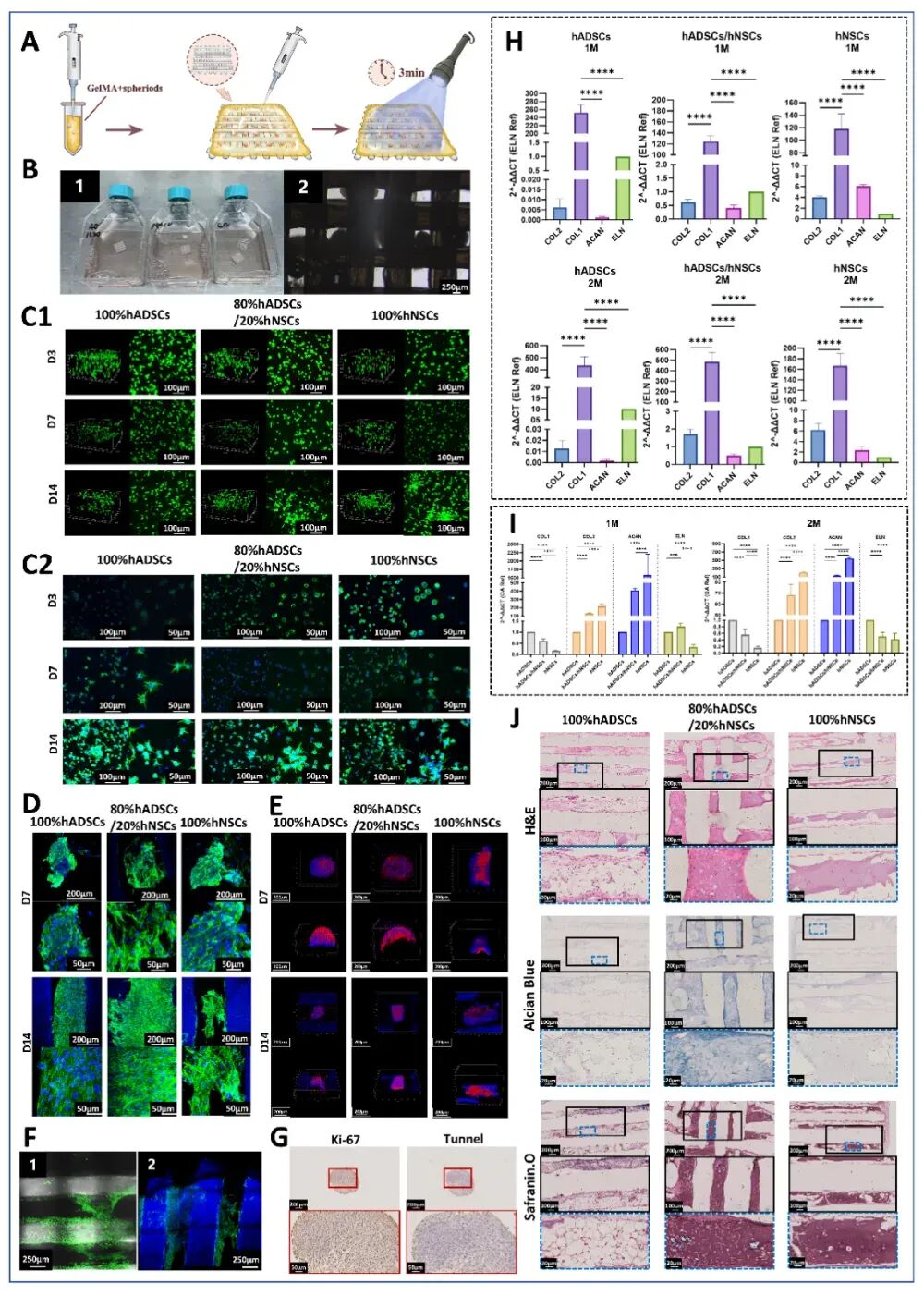
采用超低吸附96孔板成功建立了稳定的球体制备体系。将脂肪干细胞(hADSCs)与软骨细胞(hNSCs)按预定比例混合后,在48小时内可自发形成细胞球体。这些球体在GelMA水凝胶中保持良好的球形结构和细胞活性,为后续支架负载提供了理想的种子细胞形式。
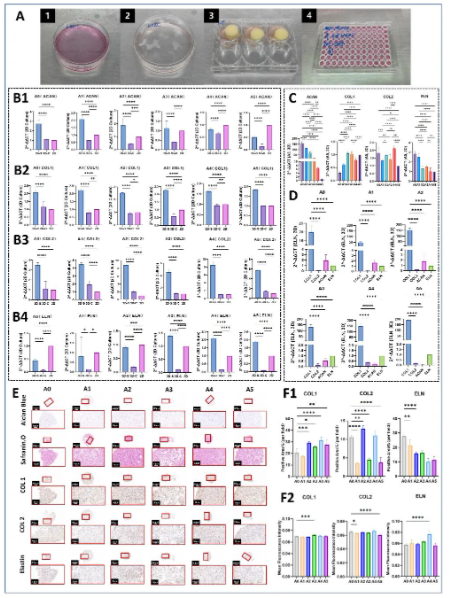
不同培养模式及细胞比例的成软骨效果比较
通过对比三种培养模式(2D、3D支架、3D球体)和六种细胞比例(0:5至5:0),发现自组装球体培养的成软骨效果显著最优,特别值得注意的是,80%hADSCs/20%hNSCs比例球体表现出与天然鼻翼软骨最相似的ECM成分特征。
M型支架的设计与力学性能
基于患者CT数据的个性化设计,M型支架完美复现了鼻翼的解剖形态。纳米压痕测试显示,聚氨酯(Pu)支架的弹性模量与天然鼻翼软骨最为接近,其弹性恢复率显著优于传统的PCL材料。视频资料直观展示了Pu支架在拉伸、扭转和压缩测试中与人类鼻翼软骨高度相似的力学行为。
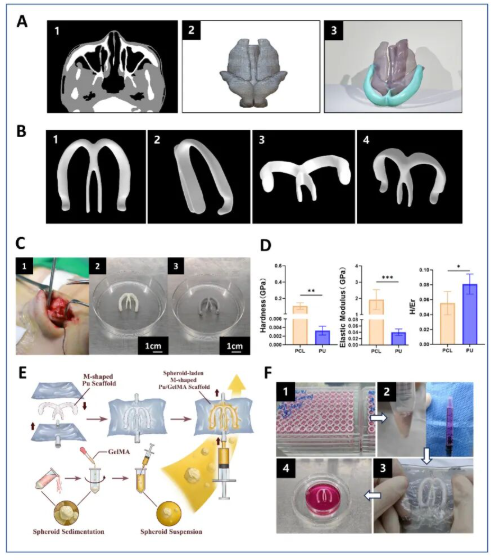
支架生物相容性与体外成软骨验证
染色结果显示,球体在GelMA/Pu矩形片内生长良好,培养14天后仍具有较高的细胞存活率。Ki-67免疫荧光显示球体内部细胞增殖活跃,细胞骨架染色可见球体内细胞保持良好形态,并开始分泌ECM成分。裸小鼠的体内埋置也验证了80%hADSCs/20%hNSCs比例组良好的促软骨生成能力。
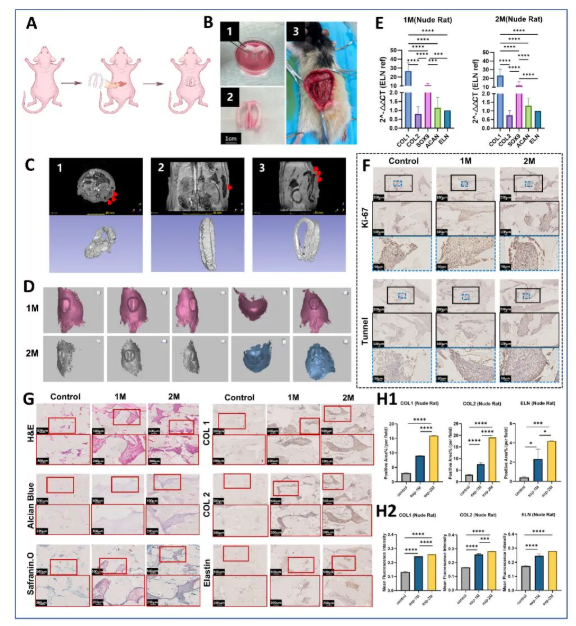
皮下异位成软骨效果评估
裸大鼠皮下植入M型 GelMA/Pu支架2个月后,实验组成功形成成熟的软骨组织。组织学分析显示新生组织具有典型的软骨陷窝结构,ECM成分与天然鼻翼软骨高度相似。MRI三维重建显示支架保持完整形态,无明显挛缩变形,3D表面扫描可见清晰的鼻翼轮廓。
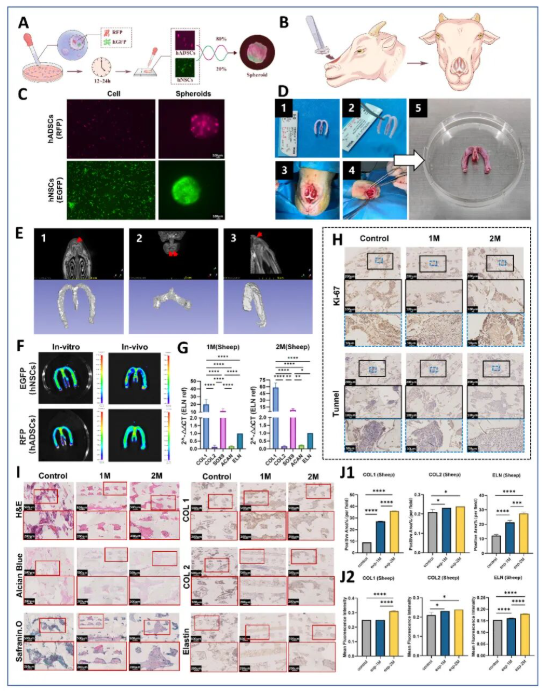
鼻原位成软骨效果评估
在绵羊鼻原位模型中,M型GelMA/Pu支架稳定固定于鼻中隔,术后2个月仍保持良好的解剖位置。组织学分析显示新生软骨与周围组织整合良好,血管浸润较少。RT-qPCR定量分析表明该支架ECM成分比例与天然鼻翼软骨无显著差异。MRI证实支架在体内保持稳定,有效支撑鼻翼形态。
本研究通过"材料力学仿生"与"细胞成分调控"的双重策略,成功解决了鼻翼软骨再生中力学支撑与组织仿生难以兼顾的难题。M型支架提供了解剖适配的力学支持,而优化比例的细胞球体则实现了ECM成分的精准调控,为鼻翼退缩的临床修复提供了新的解决方案。
参考文献
Wang G, Lin W, Yan W, et al. Self-assembled hADSCs/hNSCs spheroids combined with 3D printed M-shaped GelMA/Pu Scaffolds: Creating histologically biomimetic engineered cartilage that meets the characteristics of alar cartilage. Biomaterials. 2026;326:123691. doi:10.1016/j.biomaterials.2025.123691.
原文链接:
https://www.sciencedirect.com/science/article/abs/pii/S0142961225006106


