瓣膜病合并冠心病的诊断与处理(25年瓣膜指南)
时间:2025-09-25 15:39:05 热度:37.1℃ 作者:网络
近年来,随着人口老龄化进程加速,瓣膜性心脏病患者合并冠心病的情况越来越常见。作为心内科医生,在临床实践中经常遇到这样的复杂病例:一位主动脉狭窄患者同时存在冠脉病变,该如何选择最优的诊断和治疗策略?2025年ESC/EACTS瓣膜病指南为我们提供了循证医学基础上的明确答案。
冠心病评估的临床决策路径
在瓣膜病患者中评估冠心病并非简单的"一刀切",而需要基于患者的冠心病发病风险进行个体化选择。指南明确提出了基于冠心病发病风险分层的诊断策略,这一理念代表了现代心脏病学精准医疗的发展方向。
对于冠心病发病风险中等或较低(≤50%)的瓣膜病患者,冠脉CT血管造影(CCTA)被推荐作为排除明显冠心病的首选检查方法(I类推荐,证据等级B)。这一推荐基于CCTA在检出阻塞性冠心病方面的高敏感性(95%-97%),能够有效筛查出需要进一步处理的冠脉病变。相比之下,对于冠心病发病风险高或极高(>50%)的患者,侵入性冠脉造影仍然是金标准(I类推荐,证据等级C),能够提供更准确的血管评估和治疗指导。

临床实践中经常遇到的挑战是如何准确评估患者的冠心病发病风险。年龄、性别、高血压、糖尿病、血脂异常、吸烟史等传统危险因素仍然是重要的评估依据。但实际工作中发现,许多老年瓣膜病患者往往具有多重危险因素,风险评估可能偏向保守,这时候心内科医生的临床经验和判断显得尤为重要。
💡 笔者心得
在实际临床工作中,CCTA的应用确实大大提高了我们的工作效率。遇到过一位75岁的主动脉狭窄患者,术前风险评估为中等,选择了CCTA检查,结果显示冠脉正常,避免了不必要的侵入性检查,患者和家属都很满意。但需要注意的是,房颤患者的CCTA图像质量可能受影响,这种情况下还是建议选择侵入性造影。
TAVI时代的冠心病处理策略
TAVI技术的普及为老年主动脉狭窄患者带来了新的治疗选择,同时也对冠心病的诊断和处理提出了新的要求。指南特别强调,在TAVI候选者中,如果术前规划的CT血管造影质量足够好,能够可靠地排除明显的冠心病,可以考虑省略侵入性冠脉造影(IIa类推荐,证据等级B)。这一建议对于简化诊疗流程、减少患者痛苦具有重要意义。
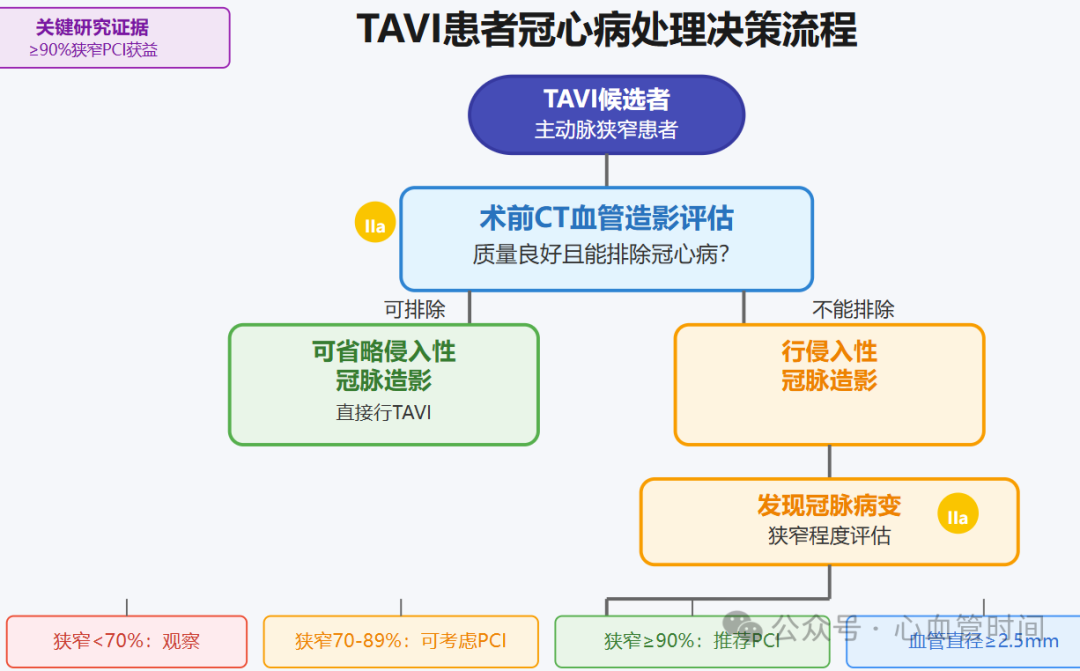
然而,一旦发现冠心病,处理策略就需要更加谨慎。指南明确推荐,对于计划行TAVI且存在≥90%冠脉狭窄(血管参考直径≥2.5mm)的患者,应考虑行PCI治疗(IIa类推荐,证据等级B)。这一推荐主要基于NOTION-3等关键研究的结果,相关研究提示在TAVI患者中,对严重冠脉狭窄行PCI治疗可以降低复合终点事件的风险。
基于现有研究证据,包括NOTION-3研究在内的临床试验显示,在455名伴有严重症状性主动脉狭窄及稳定性冠心病的患者中,至少存在一处≥90%的冠脉狭窄或FFR≤0.80且血管参考直径≥2.5mm时,PCI治疗组在中位随访2年时复合终点事件(全因死亡、心肌梗死或紧急血运重建)的风险更低。这为TAVI患者合并冠心病的处理提供了重要的循证医学依据。
💡 笔者心得
对于TAVI患者的冠脉病变处理,时机选择很关键。我们科室的经验是,对于复杂的冠脉病变,通常选择在TAVI前完成PCI,这样可以避免术后抗凝抗血小板治疗的复杂性。但对于简单病变,也可以考虑TAVI后再处理。关键是要在心脏团队讨论中充分评估患者的整体风险和预期获益。
外科瓣膜手术中的血运重建策略
对于需要外科瓣膜手术的患者,冠心病的处理相对更为直接。指南推荐,对于有瓣膜手术指征且存在≥70%冠脉狭窄的患者,应同期行冠脉旁路移植术(CABG)(I类推荐,证据等级C)。这一推荐基于这样的理念:既然患者已经需要开胸手术,同期处理冠心病可以获得完全血运重建的效果,长期预后更好。
对于50%-70%的中度冠脉狭窄,指南建议应考虑同期CABG(IIa类推荐,证据等级C)。虽然这一推荐的证据等级相对较低,但临床实践中这种"机会性血运重建"往往能为患者带来长期获益。特别是对于左主干病变,即使狭窄程度在50%以上就应该考虑血运重建。
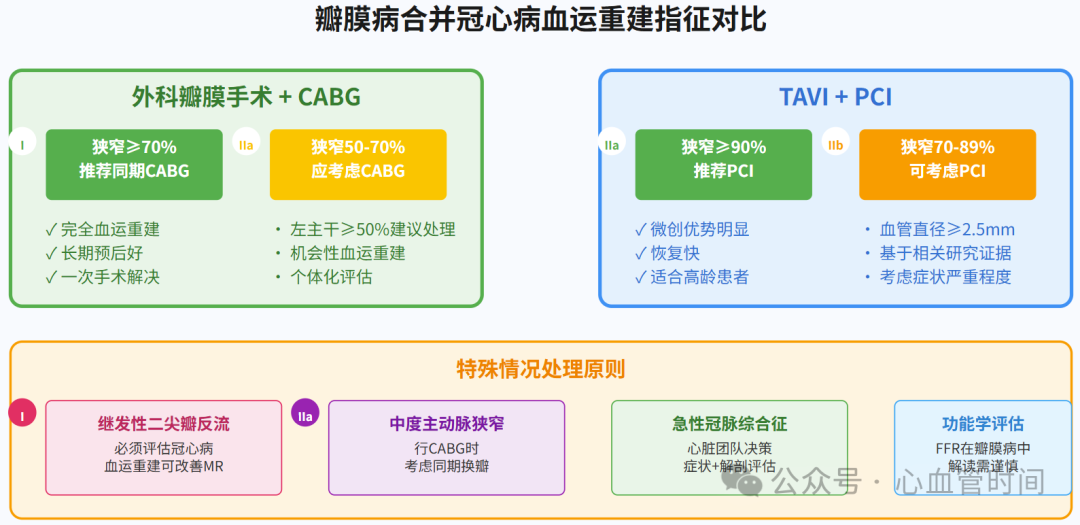
继发性二尖瓣反流患者的冠心病评估尤为重要。这类患者通常存在缺血性心肌病或扩张性心肌病,冠心病不仅是病因,也是影响预后的重要因素。指南特别强调,对于严重室性继发性二尖瓣反流患者,推荐进行侵入性冠脉造影评估(I类推荐,证据等级C)。这是因为在这类患者中,血运重建可能有助于改善二尖瓣反流的程度,同时改善心功能。
除了前述的相关研究,还有多项重要研究为瓣膜病合并冠心病的处理提供了证据支持。ACTIVATION研究虽然因为入组缓慢而提前终止,但其结果提示对于TAVI患者,常规PCI策略相比保守治疗在复合终点方面未能达到非劣效性标准,且PCI组出血风险更高。这提醒我们在选择PCI治疗时需要更加谨慎地权衡获益与风险。
💡 笔者心得
在实际工作中,我们发现患者对于"要不要同时处理冠心病"这个问题经常很纠结。关键是要让患者理解,决策的核心不是病变的存在与否,而是这个病变对其预后的实际影响。对于功能学评估阴性的中度狭窄,通常建议先处理主要问题(瓣膜病),后续密切随访冠脉情况。
特殊情况的处理考量
临床实践中还会遇到一些特殊情况需要个体化处理。急性冠脉综合征合并瓣膜病的患者,治疗决策应该根据最新的急性冠脉综合征指南进行。在非ST段抬高型急性冠脉综合征患者中,确定肌钙蛋白升高的主要原因特别具有挑战性,因为失代偿性瓣膜病也常常伴有肌钙蛋白升高。
对于存在缺血性室性继发性二尖瓣反流的患者,外科冠脉血运重建已被证实与二尖瓣反流减轻和临床预后改善相关。观察性研究显示,约三分之一的患者在PCI后可能出现二尖瓣反流改善,因此可以考虑在二尖瓣介入治疗前先行PCI。
对于同时存在中度主动脉狭窄和需要CABG的患者,指南建议应考虑同期主动脉瓣置换术。虽然这类患者的证据相对有限,但临床实践中这种策略往往能够避免患者未来因主动脉狭窄进展而需要的再次手术。
总结
2025年ESC指南为瓣膜病合并冠心病的诊断和处理提供了清晰的路径。核心要点包括:基于冠心病发病风险选择CCTA(I类推荐,LOE B)或侵入性造影(I类推荐,LOE C),TAVI患者中对≥90%狭窄行PCI治疗(IIa类推荐,LOE B),外科瓣膜手术患者同期处理≥70%冠脉狭窄(I类推荐,LOE C)。临床实践中,个体化评估和心脏团队协作至关重要,既要避免过度治疗,也要确保患者获得最大临床获益。随着循证医学证据的不断积累,这一领域的治疗策略将持续优化和完善。


