【论著】血管内治疗后替罗非班治疗对血管未成功再通的急性前循环大血管闭塞性卒中患者预后的影响
时间:2025-09-25 15:46:17 热度:37.1℃ 作者:网络
摘要:目的分析血管内治疗后静脉应用替罗非班治疗对血管未成功再通的急性前循环大血管闭塞性卒中患者预后的影响。方法回顾性连续纳入2015年1月至2023年4月于南京大学医学院附属金陵医院(东部战区总医院)、苏州大学附属第二医院、武汉市第一医院、皖南医学院弋矶山医院(皖南医学院第一附属医院)神经内科就诊且行血管内治疗后血管未成功再通的急性前循环大血管闭塞性卒中患者。收集所有患者的基线及临床资料,包括年龄、性别、既往史(高血压病、糖尿病、心房颤动、高脂血症)、个人史(吸烟史、饮酒史)、入院时美国国立卫生研究院卒中量表(NIHSS)评分、急性卒中Org10172治疗试验(TOAST)分型(大动脉粥样硬化型、心源性栓塞型和其他)、入院时Alberta卒中项目早期CT评分(ASPECTS)、是否行静脉溶栓、发病至穿刺时间(OTP)、侧支循环[不良侧支循环:美国介入和治疗神经放射学学会/介入放射学学会(ASTIN/SIR)评分0~2分;良好侧支循环:ASTIN/SIR评分3~4分]、手术时长(股动脉或桡动脉穿刺至手术器械撤出时间)、闭塞部位、取栓次数、术后即刻改良脑梗死溶栓(mTICI)分级。根据术后是否采用静脉泵入替罗非班治疗将所有患者分为替罗非班组和非替罗非班组。主要结局为发病后90d预后良好[改良Rankin量表(mRS)评分≤3分],安全性结局包括发病后90d死亡(mRS评分6分)、术后24h内任何颅内出血、术后24h内症状性颅内出血。基于替罗非班组与非替罗非班组比较中P<0.05的变量采用最近邻匹配法进行1∶1倾向性评分匹配,比较1∶1倾向性评分匹配后替罗非班组与非替罗非班组血管未成功再通患者的主要结局和安全性结局的差异。以发病后90d预后良好为因变量进行单因素和多因素Logistic回归分析,探讨血管内治疗后静脉应用替罗非班治疗对血管未成功再通的急性前循环大血管闭塞性卒中患者发病后90d预后的影响。结果共纳入356例血管内治疗后血管未成功再通患者,男195例,女161例,年龄32~92岁,中位年龄70(61,78)岁。其中替罗非班组76例,非替罗非班组280例,发病后90d预后良好患者114例,预后不良患者242例。(1)1∶1倾向性评分前,替罗非班组与非替罗非班组入院时NIHSS评分、入院时ASPECTS、良好侧支循环、静脉溶栓、mTICI分级的组间差异均有统计学意义(均P<0.05)。1∶1倾向性评分匹配后匹配出是否行静脉替罗非班治疗患者66对,共132例,1∶1倾向性评分匹配后两组患者基线及临床资料差异均无统计学意义(均P>0.05)。(2)1∶1倾向性评分匹配后,两组患者发病后90d预后良好率差异有统计学意义[48.5%(32/66)比30.3%(20/66), P=0.033],两组患者发病后90d病死率、术后24h内任何颅内出血、术后24h内症状性颅内出血的安全性结局差异均无统计学意义(均P>0.05)。(3)1∶1倾向性评分匹配后单因素Logistic回归分析结果显示,年龄、心房颤动、吸烟史、入院时NIHSS评分、大脑中动脉M2段闭塞、良好侧支循环、取栓次数、替罗非班治疗为急性前循环大血管闭塞血管内治疗后未成功再通患者发病后90d预后良好的影响因素。多因素Logistic回归分析结果显示,较低的年龄(校正OR=0.942,95% CI:0.906~0.978,P=0.002)、较低的入院时NIHSS评分(校正OR=0.855,95%CI: 0.777~0.941,P=0.001)、良好侧支循环(校正OR=5.534,95%CI: 2.141~14.301, P<0.01)、替罗非班治疗(校正OR=2.774, 95%CI:1.092~7.046,P=0.032)、大脑中动脉M2段闭塞(以颈内动脉闭塞为参照;校正OR=4.874,95%CI:1.428~16.632,P= 0.011)为急性前循环大血管闭塞血管内治疗后血管未成功再通患者发病后90d预后良好的预测因素。结论血管内治疗后静脉应用替罗非班可改善急性前循环大血管闭塞性卒中血管未成功再通患者发病后90d神经功能预后,且未增加出血风险。未来仍需要大样本的随机对照研究,以进一步验证本研究结论。
血管内治疗是急性大血管闭塞性卒中患者的首选治疗策略,可在发病早期恢复患者血流灌注,挽救缺血脑组织[1]。尽管大部分患者可通过血管内治疗实现再灌注,但是在临床实践中仍有10%~20%的患者术后即刻血管未成功再通[改良脑梗死溶栓(modifiedt hrombolysis in cerebral infarction, mTICI)分级0~2a级][2-3]。研究显示,血管内治疗术后即刻血管未成功再通患者发病后90d致死、致残率均高于血管成功再通患者[3],但缺乏明确干预靶点,如何有效治疗血管内治疗后血管未成功再通患者已成为临床实践中的难点。探索急性大血管闭塞性卒中血管内治疗后血管未成功再通患者的有效治疗方案,对优化治疗策略、改善患者生存质量具有重要意义。
替罗非班是一种高度选择性的血小板糖蛋白Ⅱb/Ⅲa受体拮抗剂,可通过抑制血小板与纤维蛋白原结合阻断血小板活化聚集途径,减少血栓形成,具有起效快、半衰期短、安全性高等优点[4-5]。既往研究已证实替罗非班可改善行血管内治疗的急性缺血性卒中患者预后[6],但对于血管内治疗后血管未成功再通的患者,目前其治疗效果尚不明确。因此,本研究旨在探索静脉应用替罗非班在急性大血管闭塞性卒中患者血管内治疗失败后的作用,以期为临床提供新的治疗思路和策略。
1 对象与方法
1.1 对象
回顾性连续纳入2015年1月至2023年4月于南京大学医学院附属金陵医院(东部战区总医院)、苏州大学附属第二医院、武汉市第一医院、皖南医学院弋矶山医院(皖南医学院第一附属医院)神经内科就诊且行血管内治疗后血管未成功再通的急性前循环大血管闭塞性卒中患者。本研究经东部战区总医院临床研究伦理委员会审核批准(伦理审批号:2023DZKY-125-01)。所有患者或家属签署了诊疗知情同意书。
纳入标准:(1)年龄≥18岁;(2)入院后经CT血管成像和(或)MR血管成像和(或)DSA证实为颈内动脉、大脑中动脉M1段或M2段近端闭塞;(3)卒中发作后24h内行血管内治疗;(4)血管内治疗术后即刻造影显示血管未成功再通,mTICI分级为0~2a级[7]。
排除标准:(1)发病前改良Rankin量表(mRS)评分≥2分;(2)合并严重心、肝、肾功能不全;(3)资料缺失或失访。
1.2 资料收集
收集所有患者的基线及临床资料,包括年龄、性别、既往史(高血压病[8]、糖尿病[9]、心房颤动[10]、高脂血症[11])、个人史(吸烟史[12]、饮酒史[13])、入院时美国国立卫生研究院卒中量表(NIHSS)评分[14]、是否行静脉溶栓及入院时Alberta卒中项目早期CT评分(Alberta stroke program early CT score,ASPECTS)[15]。手术相关资料包括发病至穿刺时间(onset to puncture time,OTP)、手术时长(股动脉或桡动脉穿刺至手术器械撤出时间)、闭塞部位(颈内动脉、大脑中动脉M1段、大脑中动脉M2段)、取栓次数、急性卒中Org10172治疗试验(trial of Org10172 in acute stroke treatment,TOAST)分型[16](大动脉粥样硬化型、心源性栓塞型和其他)、术后即刻血管再通情况(mTICI分级)[17]。术中基于血管造影采用美国介入和治疗神经放射学学会/介入放射学学会(American Society of Interventional and Therapeutic Neuroradiology/ Society of Interventional Radiology, ASTIN/SIR)侧支循环评估系统评估患者侧支循环情况,ASTIN/SIR评分0~2分为不良侧支循环,3~4分为良好侧支循环[18]。
1.3 诊疗流程
患者入院后立即进入卒中绿色通道,由神经内科医师评估患者病情,同时完善血液学检查及多模态影像学评估[19],对符合血管内治疗适应证的患者进行血管内治疗[1,20-21]。局部麻醉下采用改良Seldinger穿刺方法经股动脉或桡动脉穿刺[22],术中先行脑血管造影明确血管闭塞部位和侧支循环代偿情况,以确定最佳介入路径和个体化的血管开通策略,包括支架取栓、抽吸取栓或支架联合抽吸取栓。将导引导管置于距离病变位置较近的目标血管以增强支撑,路径差时可加用中间导管,随后微导丝和微导管路图下到位,释放取栓支架嵌合血栓后回撤,取栓未成功时,可重复操作及尝试不同取栓方式等进行补救治疗。血管内治疗结束时应用mTICI分级评估血管再通情况后撤除器械,缝合血管或加压包扎,结束手术[23]。取栓后内皮损伤发生再次闭塞的患者,术后静脉泵入替罗非班0.1μg/(kg·min)维持24~48h[5]。所有患者术后24h内复查头部CT评估颅内出血情况,排除出血后桥接口服抗血小板聚集药物治疗者[5]。
1.4 分组
根据术后是否采用静脉泵入替罗非班治疗将所有患者分为替罗非班组和非替罗非班组。
1.5 随访及观察指标
主要结局定义为发病后90d预后良好(mRS评分≤3分)[24]。安全性结局包括发病后90d死亡(mRS评分6分)、术后24h内任何颅内出血(经影像学证实的任何颅内间室出血)[25]、术后24h内症状性颅内出血(颅内出血并伴NIHSS评分较基线增加≥4分或死亡[26])。发病后90d mRS评分由神经内科医师或护士通过电话或门诊随访完成。
1.6 统计学分析
采用SPSS30.0和R4.3.0软件对数据进行统计学分析。采用Kolmogorov-Smirnov检验计量资料的正态性,符合正态分布的计量资料以x-±s表示,组间比较采用两独立样本t检验;不符合正态分布的计量资料以中位数和四分位数[M(P25,P75)]表示,组间比较使用Mann-Whitney U检验。计数资料以例(%)表示,组间比较采用χ2检验或Fisher确切概率法。基于替罗非班组与非替罗非班组比较中P<0.05的变量采用最近邻匹配法进行1∶1的倾向性评分匹配以均衡两组间基线资料差异,卡钳值设定为0.1,比较1∶1倾向性评分匹配后替罗非班组与非替罗非班组血管未成功再通患者的主要结局和安全性结局。以发病后90d预后良好为因变量进行单因素Logistic回归分析,将单因素分析中P<0.1的变量纳入多因素Logistic回归模型(采用向后校正法),探讨血管内治疗后静脉应用替罗非班治疗对血管未成功再通急性前循环大血管闭塞性卒中患者发病后90d预后的影响。以双侧检验P<0.05为差异有统计学意义。
2 结果
共纳入血管内治疗后血管未成功再通的急性前循环大血管闭塞性卒中患者356例[南京大学医学院附属金陵医院(东部战区总医院)95例、苏州大学附属第二医院56例、武汉市第一医院63例、皖南医学院弋矶山医院(皖南医学院第一附属医院)142例],其中男195例,女161例,年龄32~92岁,中位年龄70(61,78)岁。替罗非班组76例(21%),非替罗非班组280例(79%)。发病后90d预后良好患者114例(32%),预后不良患者242例(68%)。
2.1 1∶1倾向性匹配前后替罗非班组与非替罗非班组基线及临床资料比较
1∶1倾向性评分匹配前,替罗非班组与非替罗非班组入院时NIHSS评分、入院时ASPECTS、良好侧支循环、静脉溶栓、mTICI分级的组间差异均有统计学意义(均P<0.05)。见表1。基于入院时ASPECTS、入院时NIHSS评分、良好侧支循环、静脉溶栓、mTICI分级对替罗非班组与非替罗非班组进行1∶1倾向性评分匹配,共匹配出是否行静脉替罗非班治疗患者66对,共132例。1∶1倾向性评分匹配后两组患者基线及临床资料差异均无统计学意义(均P>0.05)。见表1。
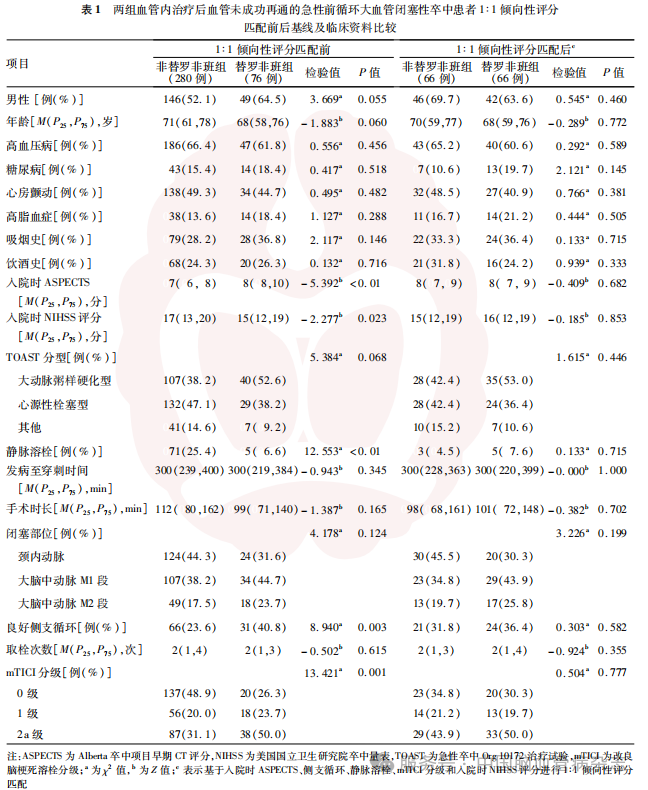
2.2 1∶1倾向性评分匹配后替罗非班组与非替罗非班组主要结局及安全性结局分析
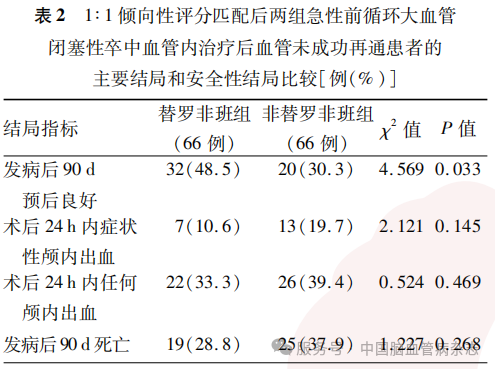
1∶1倾向性评分匹配后,两组间发病后90d预后良好率差异有统计学意义(P=0.033),两组发病后90d病死率、术后24h内任何颅内出血、术后24h内症状性颅内出血的安全性结局差异均无统计学意义(均P>0.05)。见表2。
2.3 1∶1倾向性评分匹配后发病后90d预后良好的影响因素分析
单因素分析结果显示,年龄、心房颤动、吸烟史、入院时NIHSS评分、大脑中动脉M2段闭塞、良好侧支循环、取栓次数、替罗非班治疗为急性前循环大血管闭塞血管内治疗后血管未成功再通患者发病后90d预后良好的影响因素。见表3。
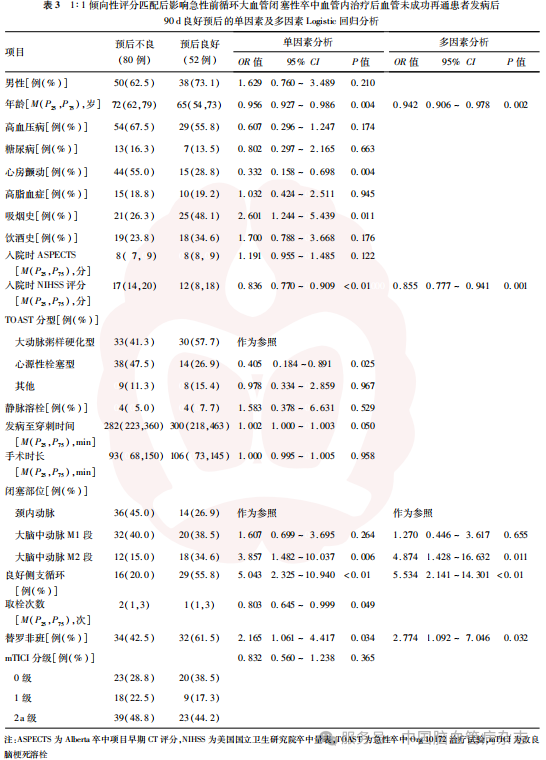
采用向后法校正了单因素分析中P<0.1的变量后进行多因素Logistic回归分析,结果显示,较低的年龄(校正OR=0.942, 95%CI:0.906~0.978,P=0.002)、较低的入院时NIHSS评分(校正OR=0.855, 95%CI:0.777~0.941,P=0.001)、良好侧支循环(校正OR=5.534, 95%CI:2.141~14.301,P<0.01)、替罗非班治疗(校正OR=2.774, 95%CI:1.092~7.046,P=0.032)、大脑中动脉M2段闭塞(以颈内动脉闭塞为参照;校正OR=4.874,95%CI:1.428~16.632, P=0.011)为急性前循环大血管闭塞性卒中血管内治疗后血管未成功再通患者发病后90d预后良好的预测因素。见表3。
3 讨论
本研究为多中心回顾性研究,通过1∶1倾向性评分匹配后分析显示,静脉替罗非班治疗可改善血管内治疗后血管未成功再通的急性前循环大血管闭塞性卒中患者卒中后90d神经功能预后,提示替罗非班可能成为血管内治疗失败患者的潜在治疗选择。
血管内治疗是急性大血管闭塞性卒中患者的主要治疗手段,已获得国内外指南IA级推荐[19]。尽管随着科技的进步和技术的成熟,血管内治疗的血管成功再通率显著提高,但仍有约20%的患者术后即刻血管未成功再通[2-3]。研究显示,血管内治疗后未实现血管成功再通患者的致死、致残率高于血管成功再通患者[3]。且目前对于血管内治疗后血管未成功再通患者,临床上尚缺乏有效的预后预测手段和干预方式。本研究结果显示,较低的年龄、良好的侧支循环、M2段闭塞、较低的入院时NIHSS评分、替罗非班应用是血管内治疗后血管未成功再通的急性大血管闭塞性卒中患者预后良好的预测因素,这与既往研究结果相似[27-29],为血管未成功再通患者的神经功能预后的预测评估提供了可量化参考指标,有助于在卒中发病早期制定个性化康复方案及优化医疗资源分配。未来研究可基于上述预测因素,探索相关干预措施以突破血管未成功再通患者预后差的临床困境,为急性大血管闭塞性卒中的精准治疗提供新的理论依据与实践路径。
替罗非班为高选择性血小板糖蛋白Ⅱb/Ⅲa受体拮抗剂,通过阻断血小板聚集、血栓形成的共同通路抑制血栓形成[4-5]。相较于其他抗血小板聚集药物,替罗非班具有起效迅速、代谢清除快的特点,停用后血小板功能可迅速恢复[5],为急性卒中的时间窗内干预提供了安全性基础。既往多项临床研究支持在急性缺血性卒中患者中应用替罗非班,一项多中心随机对照研究显示,未行再灌注治疗的急性非心源性缺血性卒中患者(425例)发病24h内给予静脉注射替罗非班治疗可降低发病72h内神经功能恶化(NIHSS评分较基线增加≥4分)的风险(调整后RR=0.32,95%CI:0.16~0.65,P=0.002),且并未增加症状性颅内出血(两组均未发生症状性颅内出血事件)、任何颅内出血[0比1%(2/198),P=0.22]和死亡(调整后RR=1.15,95%CI:0.27~8.54,P=0.63)的风险[30]。2025年一项纳入7项随机对照研究共1607例行再灌注治疗(包括静脉溶栓和血管内治疗)的急性缺血性卒中患者的荟萃分析显示,替罗非班联合再灌注治疗组患者发病后90d良好预后(mRS评分≤2分)率高于单纯再灌注治疗组[59.1%(482/815)比48.4%(383/792); RR=1.25,95%CI:1.11~1.40,P<0.01],且发病后90d的神经功能障碍(mRS评分3~5分)率更低[32.8%(248/755)比38.9%(285/732); RR=0.72,95%CI: 0.53~0.98,P<0.05][31]。2025年的一项多中心随机对照研究纳入200例无心房颤动病史且未行静脉溶栓治疗的急性前循环大血管闭塞性卒中患者,结果显示,相较于血管内治疗前行标准治疗(98例),血管内治疗前静脉注射替罗非班治疗[102例;10μg/kg静脉推注后以0.1μg/(kg·min)静脉输注24h]可以提高取栓首过再通率[65%(64/99)比48%(46/95);校正RR=1.34,95%CI:1.04 ~ 1.73,P=0.03],且未增加症状性颅内出血风险[0比6%(6/98);95%CI:-0.11 ~ -0.01][32]。
替罗非班在急性缺血性卒中患者治疗体系中发挥着重要作用,但是目前鲜有研究探索替罗非班在血管内治疗后血管未成功再通患者中的应用价值。本研究结果显示,血管内治疗后静脉应用替罗非班治疗是该类患者发病后90d预后良好的独立预测因子。术后应用替罗非班改善血管未成功再通患者预后的可能作用机制:(1)血管未成功再通患者术后可能仍存在较大血栓负荷,替罗非班可有效抑制血小板聚集,减少远端栓塞的发生,同时可能通过改善微循环灌注减轻缺血性组织损伤[33],术后早期静脉途径应用替罗非班可以快速发挥作用,为患者带来及时的治疗效果;(2)血管未成功再通患者脑组织处于持续缺血缺氧状态,可引发氧化应激与炎症反应等一系列复杂的级联效应,替罗非班可降低炎症因子水平,抑制炎症反应,在急性缺血性卒中的治疗中发挥神经保护作用[34]。本研究结果提示,对于血管内治疗失败的急性大血管闭塞性卒中患者,临床医师可考虑将静脉应用替罗非班作为一种可行的治疗手段以改善患者预后。
本研究存在一定的局限性。首先,受限于回顾性设计,可能存在潜在选择偏倚,并且本研究未分析使用替罗非班的真实临床决策依据,可能影响结果的普遍适用性。其次,本研究未能对术后抗血小板聚集药物剂量及用药时间进行分析讨论。最后,本研究纳入了近10年的血管内治疗后血管未成功再通患者,时间跨度较大,由于早期静脉溶栓后使用替罗非班安全性和有效性尚不明确,临床医师对于静脉溶栓后取栓治疗患者使用替罗非班多持有保守态度,故本研究替罗非班组静脉溶栓比例较低。
综上所述,本研究结果提示,静脉应用替罗非班有利于改善血管内治疗后血管未成功再通的急性大血管闭塞性卒中患者预后。本研究为回顾性设计,未来仍需要大样本的随机对照研究,以进一步验证静脉应用替罗非班在血管内治疗后未成功再通患者中的应用价值。


