别把生酮当 “减脂神药”!长期吃竟让胰岛 “罢工”,血脂、肝脏多重暗伤
时间:2025-09-28 12:14:41 热度:37.1℃ 作者:网络
打开社交平台,“生酮饮食”的话题总能轻易抓住眼球——有人晒出一周瘦5斤的体重秤截图,有人分享用黄油咖啡、煎牛排代替米饭面条的“低碳水食谱”,宣称既能享口腹之欲,又能轻松对抗肥胖和糖尿病。作为一种“极低碳水、极高脂肪”的饮食模式,生酮饮食近几年几乎成了“健康减重”的代名词。但很少有人追问:当新鲜感褪去,长期坚持这种“油多肉少”的饮食,我们的身体真的能承受吗?美国犹他大学的研究团队用近一年的时间,在小鼠身上做了一场严谨的实验,答案可能会让很多人意外。

一场持续近一年的“饮食挑战赛”:四种食谱,看小鼠身体如何“答卷”
为了搞清楚生酮饮食的长期影响,科学家给C57BL/6J小鼠(这种小鼠是研究代谢疾病的“常用模特”,和人类代谢机制有不少相似之处)准备了四种“专属菜单”,相当于一场为期近一年的“饮食挑战赛”:
-
“清淡款”标准低脂饮食(LFD):脂肪只占10%热量,碳水化合物占70%,像我们平时吃的“均衡餐”,主食、蔬菜、蛋白质都不少;
-
“油腻款”60%高脂饮食(HFD):脂肪占60%热量,模拟现代人常吃的高油外卖、油炸食品,是导致肥胖的“经典配方”;
-
“生酮款”89.9%高脂肪饮食(KD):脂肪占比飙升到89.9%,碳水化合物却低到只有0.1%(几乎相当于不吃米饭、面包、水果),蛋白质占10%,完全符合生酮饮食“极低碳水、极高脂肪”的核心;
-
“对照款”低脂中等蛋白饮食(LFMP):脂肪和LFD一样占10%,但蛋白质降到10%(和KD持平),目的是排除“蛋白质多少”对实验结果的干扰——毕竟生酮饮食除了高脂肪,蛋白质含量也和普通饮食不同。
实验周期足足持续了36周(雄性小鼠)和44周(雌性小鼠),差不多相当于人类的十几年。期间,科学家们像“专属健康管家”一样,给小鼠做了全方位监测:每天称体重、用核磁共振测体脂(看是胖在脂肪还是瘦体重);定期扎针查血糖、血脂(比如甘油三酯、游离脂肪酸);用“间接热量测量法”看小鼠每天消耗多少能量;甚至用“高血糖钳夹技术”——一种能精准测试身体对高血糖反应的专业方法,判断胰岛素分泌是否正常。
最后,科学家还“解剖”了小鼠的胰岛和肝脏:用高倍电子显微镜观察胰岛细胞里的“微小结构”,比如内质网(负责合成胰岛素前体的“生产线”)和高尔基体(负责把成熟胰岛素打包送出去的“运输队”);用转录组测序分析细胞里的基因活性,找出哪些基因因为生酮饮食发生了“异常变化”。这场实验的细致程度,几乎把小鼠的代谢状况“扒了个底朝天”。
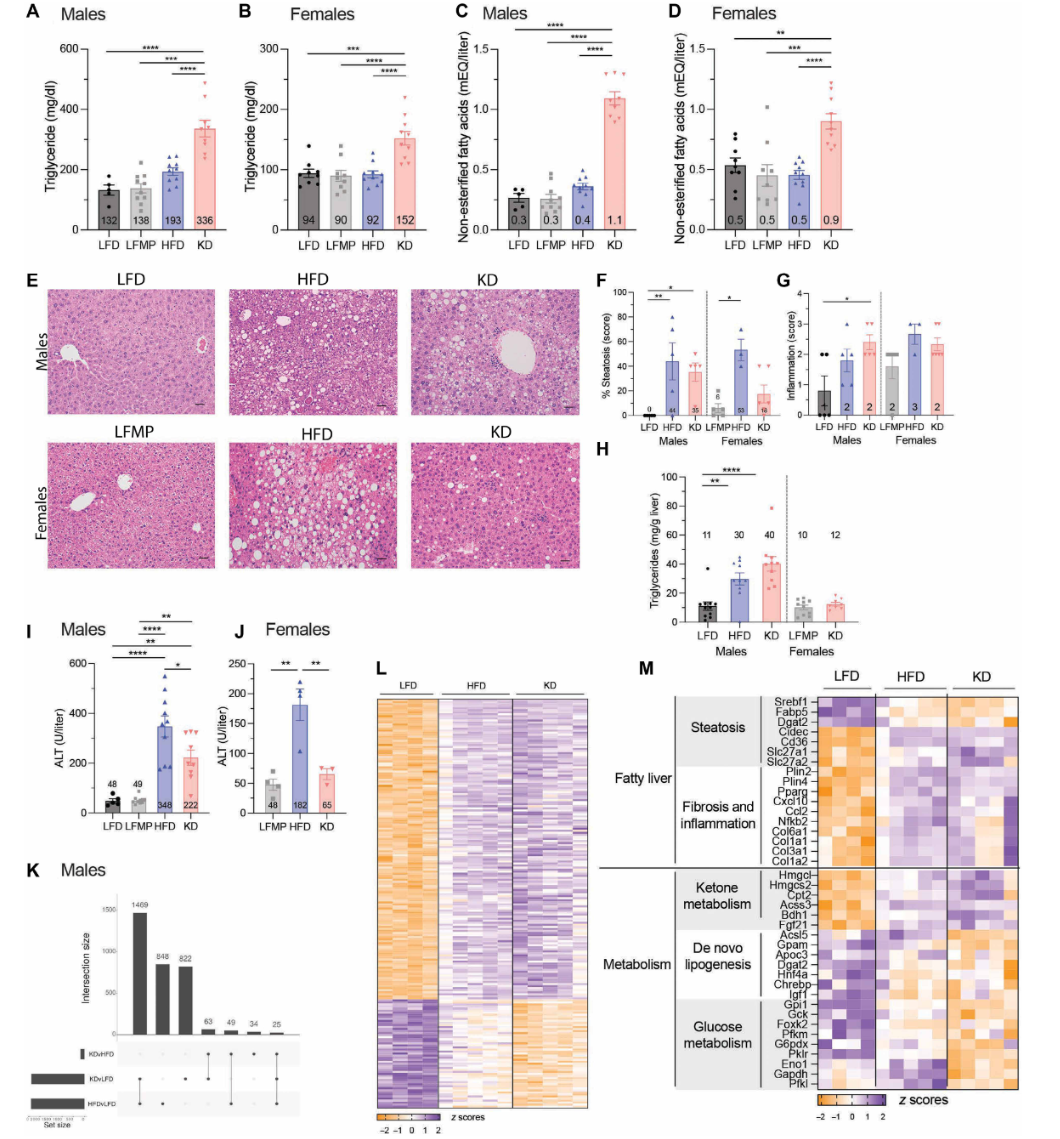
长期生酮饮食(KD)会导致无论性别均出现血脂异常,且雄性小鼠会出现脂肪变性和肝功能障碍
生酮饮食:体重管理的“短期赢家”,却是代谢健康的“潜在风险者”
实验刚开始时,生酮饮食确实交出了“亮眼答卷”——在体重管理上,它比高脂饮食强太多了。雄性小鼠吃了36周后,高脂饮食组体重飙到54克(相当于人类体重严重超标),而生酮组只有43克;雌性小鼠更明显,高脂组60克,生酮组才35克。体脂分析还发现,雄性生酮小鼠的体重增加主要来自脂肪,瘦体重(比如肌肉)没怎么变;雌性生酮小鼠则是脂肪和瘦体重一起涨,看起来确实“瘦得更健康”。
但“苗条”的背后,藏着两个不容忽视的“暗伤”:
第一个是严重的高脂血症。虽然生酮组小鼠比高脂组瘦,但血液里的“脂肪含量”却更高:雄性生酮组的血浆甘油三酯(就是我们体检时查的“血脂”指标之一,太高会堵血管)是336mg/dl,而高脂组才193mg/dl;游离脂肪酸(一种会损伤血管内皮、引发炎症的“坏脂肪”)更夸张,雄性生酮组是高脂组的2.75倍,雌性是1.8倍。这就像一辆看起来轻便的车,发动机里却积满了油垢,长期下去很容易出“故障”——比如增加心血管疾病的风险。
第二个是雄性小鼠的肝脏损伤。科学家通过病理切片发现,雄性生酮小鼠的肝脏里堆满了脂肪,也就是“肝脏脂肪变性”(相当于人类的脂肪肝),而且肝脏里的甘油三酯含量是低脂组的3-4倍。更可怕的是,它们血液里的谷丙转氨酶(ALT)——反映肝细胞是否受损的“黄金指标”,比低脂组高4.5倍,说明肝细胞已经出现了实质性损伤。
有趣的是,雌性生酮小鼠却没出现肝脏问题:它们的肝脏脂肪含量和低脂组差不多,ALT也没升高。科学家推测,这可能和雌雄小鼠体内的激素差异(比如雌激素对肝脏的保护作用)或肝脏代谢酶的活性不同有关,但具体原因还需要进一步研究。这也提醒我们:性别可能是影响生酮饮食安全性的“隐藏调节器”,不能一概而论。
血糖调节的“雷区”:胰岛细胞的“运输队”瘫痪了
如果说血脂和肝脏问题是“慢刀子”,那么生酮饮食对血糖的影响,就是一颗慢慢引爆的“雷”。
实验初期,生酮组小鼠的空腹血糖确实很低,比高脂组还低,让人以为它对血糖控制有好处。但随着时间推移,情况完全反转:
-
雄性小鼠吃了33周后,做葡萄糖耐量测试(相当于喝一杯糖水后测血糖),血糖最高飙到539mg/dl,比高脂组的427mg/dl还高,而且2小时后只降了95mg/dl,根本回不到正常水平——这就是“严重葡萄糖不耐受”,意味着身体处理血糖的能力已经大幅下降,离糖尿病只有一步之遥;
-
雌性小鼠也没好到哪去,虽然初期血糖正常,但31周后葡萄糖不耐受越来越严重,比15周时的状况差很多。
为什么会这样?问题出在“胰岛素工厂”——胰岛β细胞上。正常情况下,当我们吃了东西血糖升高时,胰岛β细胞会快速分泌胰岛素,像“快递员”一样把血糖运进细胞里消耗掉。但生酮组小鼠的β细胞,却像“罢工”了一样。
高血糖钳夹实验显示:低脂组和高脂组小鼠的胰岛素15分钟就达到分泌峰值,快速“处理”升高的血糖;而生酮组小鼠的胰岛素要等90分钟才慢慢上升,而且分泌量还不够。电子显微镜揭开了真相:生酮组小鼠胰岛β细胞里的内质网和高尔基体“乱成一团”——内质网是合成胰岛素前体的“生产线”,高尔基体是把成熟胰岛素打包成“颗粒”、再送到血液里的“运输队”。而生酮饮食让高尔基体变得肿胀、变形,甚至出现“囊泡化”(相当于运输队的卡车坏了),胰岛素再怎么合成,也运不到血液里。
转录组测序还发现,生酮组胰岛细胞里的“应激基因”大幅激活,比如Creb3l3(一种反映内质网和高尔基体应激的基因),而且和“蛋白质运输”相关的基因(比如Rab8b、Rab30)活性下降——这些基因负责让高尔基体的“运输功能”正常运行,活性下降就意味着“运输队”没人指挥,胰岛素颗粒自然送不出去。
简单来说:生酮饮食没有破坏胰岛β细胞的“生产能力”(实验发现生酮组小鼠的胰岛大小、胰岛素含量和低脂组差不多),而是破坏了“运输能力”——胰岛素造出来了,却运不到血液里,身体缺了胰岛素,血糖自然降不下来。
给跟风者的警示:生酮饮食不是“万能药”,这些人尤其要谨慎
这场近一年的小鼠实验,给盲目跟风生酮饮食的人泼了一盆冷水:生酮饮食不是“万能减重药”,更不是适合所有人的“健康饮食模板”,它的风险主要集中在三点:
第一,长期吃可能导致血糖失控。虽然短期能降空腹血糖,但长期会引发严重的葡萄糖不耐受,核心原因是胰岛素分泌障碍。对于糖尿病患者来说,这尤其危险——如果正在吃降糖药,生酮饮食可能会让胰岛素分泌进一步减少,反而增加低血糖或高血糖的风险,必须在医生指导下尝试。
第二,高脂血症风险不容忽视。生酮饮食虽然能减重,但会让血液里的甘油三酯和游离脂肪酸升高,长期下去可能增加心血管疾病的风险。特别是本身就有高血脂、高血压的人,更要谨慎。
第三,性别和个体差异可能影响安全性。雄性小鼠的肝脏更容易受损,雌性则相对耐受,这提示人类可能也存在类似差异。未来还需要研究不同性别、不同基础疾病(比如脂肪肝、糖尿病)的人,吃生酮饮食的风险是否不同。
另外,实验还发现一个重要结论:生酮饮食的“配方”很关键。这次实验用的是89.9%脂肪的生酮饮食,如果换成不同类型的脂肪(比如多放不饱和脂肪、少放饱和脂肪),结果可能不一样。比如之前有研究发现,用橄榄油、牛油果等不饱和脂肪为主的生酮饮食,对血脂的负面影响会小一些。未来还需要更多研究,找出“更安全的生酮配方”。
健康饮食没有“一刀切”,科学评估才是关键
生酮饮食的争议,本质上是“短期效益”和“长期健康”的权衡。它确实能在短期内帮助减重,对抗高脂饮食带来的肥胖,但长期坚持,可能会让身体陷入高脂血症、肝脏损伤、血糖失控的困境。
对于普通人来说,与其盲目跟风生酮饮食,不如记住这几点:
-
不要把生酮饮食当成“常规健康饮食”,它更适合在医生或营养师指导下,针对特定情况(比如某些类型的难治性癫痫)短期使用;
-
如果想尝试,先评估自己的身体状况:有肝脏疾病、心血管疾病、糖尿病的人,一定要先咨询专业人士;
-
即使尝试,也要注意“配方”:尽量选择不饱和脂肪(比如橄榄油、坚果、深海鱼),减少饱和脂肪(比如黄油、肥肉)的摄入,可能会降低风险。
健康从来不是一场“速战速决”的比赛,而是需要长期维护的平衡。生酮饮食的实验结果告诉我们:没有哪种饮食模式是“万能的”,只有基于科学证据、适合自己身体状况的选择,才能让饮食成为健康的“助力”,而不是“负担”。
参考文献
Molly R. Gallop et al.,A long-term ketogenic diet causes hyperlipidemia, liver dysfunction, and glucose intolerance from impaired insulin secretion in mice.Sci. Adv.11,eadx2752(2025).DOI:10.1126/sciadv.adx2752


